WillkommenAktuelle NachrichtenJahrestagungHistoriePräsidiumKlinikProfibereichService für ElternService für PatientenAdressenLinksImpressumDatenschutzerklärung
Service für Eltern
Kindliche Sprech- und Sprachentwicklung
 | "Was bedeutet 'Sprachentwicklungsverzögerung'?" (R. Berger) |
Die normale Sprachentwicklung verläuft über viele Jahre. Es lassen sich aber markante "Eckdaten" oder "Meilensteine" in dieser Entwicklung nachweisen; so stellt z.B. bereits das erste Schreien eines Säuglings nach der Geburt den Beginn der Sprachentwicklung dar! Weitere wichtige Eckdaten sind:
Von einer Sprachentwicklungsverzögerung spricht man, wenn der zeitliche Ablauf der normalen Sprachentwicklung verzögert eintritt. In Rahmen einer solchen Entwicklungsverzögerung kann es auch zu
Als Ratgeber zur kindlichen Sprachentwicklung ist für Eltern ein Buch von Annerose Keilmann zu empfehlen: So lernt mein Kind sprechen. Midena-Verlag (Weltbild-Ratgeber-Gruppe) 1998.
- Kinder können ab dem 6. Monat Laute verdoppeln (absichtliche Lautnachahmung)
- mit ca 1 Jahr werden erste Worte gebildet ( ma- ma, pa ”“pa)
- mit 1,5-2 Jahren Zweiwortäußerungen ( Mama da )
- ab 2,5- 4 Jahre Erweiterung des Wortschatzes, Bildung von Konsonanten und ihrer Verbindungen. Anfänglich werden Laute gebildet, die für das Kind einfach sind, weil es sie mit den Augen absehen kann .zB. p, b, m. l und die Vokale a, o,. i, e, u
Von einer Sprachentwicklungsverzögerung spricht man, wenn der zeitliche Ablauf der normalen Sprachentwicklung verzögert eintritt. In Rahmen einer solchen Entwicklungsverzögerung kann es auch zu
- Auffälligkeiten in der Aussprache (Stammeln, Dyslalie),
- im richtigen Erwerb und Gebrauch von grammatikalischen Regeln (Dysgrammatismus)
- und in einem eingeschränkten Bedeutungswissen (Störung der Semantik) kommen.
Als Ratgeber zur kindlichen Sprachentwicklung ist für Eltern ein Buch von Annerose Keilmann zu empfehlen: So lernt mein Kind sprechen. Midena-Verlag (Weltbild-Ratgeber-Gruppe) 1998.
 | "Was bedeutet 'Dyslalie'?" (R. Berger) |
Eine Dyslalie (zu deutsch Stammeln) ist die Unfähigkeit, bestimmte Sprachlaute richtig zu bilden, ohne das eine organische Störung im Mundbereich vorliegt. Die betroffenen Laute werden entweder weggelassen, oder durch andere Laute ersetzt ( "dabel" statt Gabel, "neemann" statt Schneemann).
Welche Ursache kann eine Dyslalie haben? Während der Sprachentwicklung treten bei allen Kindern Stammelfehler auf, da die richtige Lautbildung erst erlernt werden muß. Die ersten Laute werden mit den Lippen (m, b, p) gebildet und können vom Kind beim Erwachsenen abgesehen werden. Durch diese "Hilfestellung" bereiten diese Laute den meisten Kindern wenig Probleme. Die schwierigen Laute und ihre Verbindungen stellen für viele Kinder eine Schwierigkeit dar. Es handelt sich um g, k, r, s, sch und andere Zischlaute. Das Erlernen aller Lautverbindungen verlangt motorische Geschicklichkeit und ein gutes Hörvermögen. Kinder müssen außerdem zum Sprechen angeregt werden, damit sie sich gern mitteilen (sog. Sprechfreude). Dabei spielt das Sprachvorbild der Erwachsenen für die Kinder eine besonders wichtige Rolle.
Wann und wo sollte ich mein Kind untersuchen lassen? Stellt sich die Sprachentwicklung nicht bis zu 1,5 Jahren in Form von einfachen Worten ein, ist eine Vorstellung beim Facharzt für Phoniatrie und Pädaudiologie dringend zu empfehlen. Er kann bereits in diesem Alter eine für die Entwicklung bedeutsame Hörstörung ausschließen. Dies macht sich gerade auch erforderlich, wenn mit 3- 4 Jahren noch sehr viele Laute nicht richtig gebildet werden können und große grammatikalische Auffälligkeiten bestehen.
Welche Ursache kann eine Dyslalie haben? Während der Sprachentwicklung treten bei allen Kindern Stammelfehler auf, da die richtige Lautbildung erst erlernt werden muß. Die ersten Laute werden mit den Lippen (m, b, p) gebildet und können vom Kind beim Erwachsenen abgesehen werden. Durch diese "Hilfestellung" bereiten diese Laute den meisten Kindern wenig Probleme. Die schwierigen Laute und ihre Verbindungen stellen für viele Kinder eine Schwierigkeit dar. Es handelt sich um g, k, r, s, sch und andere Zischlaute. Das Erlernen aller Lautverbindungen verlangt motorische Geschicklichkeit und ein gutes Hörvermögen. Kinder müssen außerdem zum Sprechen angeregt werden, damit sie sich gern mitteilen (sog. Sprechfreude). Dabei spielt das Sprachvorbild der Erwachsenen für die Kinder eine besonders wichtige Rolle.
Wann und wo sollte ich mein Kind untersuchen lassen? Stellt sich die Sprachentwicklung nicht bis zu 1,5 Jahren in Form von einfachen Worten ein, ist eine Vorstellung beim Facharzt für Phoniatrie und Pädaudiologie dringend zu empfehlen. Er kann bereits in diesem Alter eine für die Entwicklung bedeutsame Hörstörung ausschließen. Dies macht sich gerade auch erforderlich, wenn mit 3- 4 Jahren noch sehr viele Laute nicht richtig gebildet werden können und große grammatikalische Auffälligkeiten bestehen.
 | "Was bedeutet 'Dysgrammatismus'?" (R. Berger) |
Als Dysgrammatismus wird eine Störung bezeichnet, die sich durch den Gebrauch einer unkorrekten Satzbildung oder fehlerhaften Beugung von Verben u.a. zeigt. Dies tritt entwicklungsbedingt während der Sprachentwicklung auf. Man nimmt an, daß für den Erwerb von grammatikalischen Regeln angeborene Fähigkeiten bestehen. Kinder lernen die Grammatik durch den eigenen Gebrauch im Vergleich zu den Erwachsenen. Wenn die grammatikalischen Auffälligkeiten sehr groß sind, sollte die gesamte Sprachentwicklung überprüft werden.
Wann und wo sollte ich mein Kind untersuchen lassen? Stellt sich die Sprachentwicklung nicht bis zu 1,5 Jahren in Form von einfachen Worten ein, ist eine Vorstellung beim Facharzt für Phoniatrie und Pädaudiologie dringend zu empfehlen. Er kann bereits in diesem Alter eine für die Entwicklung bedeutsame Hörstörung ausschließen. Dies macht sich auch besonders erforderlich, wenn mit 3- 4 Jahren noch sehr viele Laute nicht richtig gebildet werden können (Dyslalie) und große grammatikalische Auffälligkeiten bestehen.
Wann und wo sollte ich mein Kind untersuchen lassen? Stellt sich die Sprachentwicklung nicht bis zu 1,5 Jahren in Form von einfachen Worten ein, ist eine Vorstellung beim Facharzt für Phoniatrie und Pädaudiologie dringend zu empfehlen. Er kann bereits in diesem Alter eine für die Entwicklung bedeutsame Hörstörung ausschließen. Dies macht sich auch besonders erforderlich, wenn mit 3- 4 Jahren noch sehr viele Laute nicht richtig gebildet werden können (Dyslalie) und große grammatikalische Auffälligkeiten bestehen.
 | "Was bedeutet ein zu kurzes Zungenbändchen und Lippenbändchen für die Sprech- und Sprachentwicklung?" (W. Angerstein) |
Nach übereinstimmenden Angaben der Fachliteratur haben sowohl ein verkürztes Zungenbändchen als auch ein verkürztes Lippenbändchen kaum jemals negative Auswirkungen auf Lautbildung oder Sprachentwicklung. Nur in sehr seltenen Einzelfällen kommt es zur Behinderung der Bildung von Lauten, welche mit Hilfe der Zungenspitze entstehen (z.B. d, t, n, l, s, ks, ts, Zungenspitzen-r, englisches th). Beim Spielen eines Blasinstrumentes kann evtl. die präzise Intonation und Artikulation erschwert sein, wenn das Zungen- oder Lippenbändchen zu kurz ist. Während des Saugens an der Mutterbrust bestehen bei verkürztem Zungenbändchen selten (5 % aller Neugeborenen) Stillprobleme mit Ernähungsschwierigkeiten und „Trinkschwäche“ der Säuglinge.
Das Zungenbewegungsmuster beim Saugen, Trinken, Schlucken, Sprechen und Blasinstrumentenspiel lässt sich völlig unschädlich durch Ultraschall untersuchen. Bei einem verkürzten Zungen- oder Lippenbändchen kann daher eine Ultraschallanalyse der Zungenbewegungen schon bei kleinen Babys wertvolle Hinweise darauf geben, ob evtl. ein operatives Lösen des Zungen- oder Lippenbändchens erforderlich ist. Auch kieferorthopädische Gesichtspunkte (Veränderungen des Zahnbogens, Zahnstellungsanomalien, Schwierigkeiten beim Anpassen von Prothesen oder von kieferorthopädischen Apparaten) können in Einzelfällen dazu führen, dass ein verkürztes Zungen- oder Lippenbändchen operativ gelöst werden muss. Dieser kleine Eingriff sollte möglichst von einem Facharzt für Mund-Kiefer-Gesichtschirurgie oder von einem Facharzt für Hals-Nasen-Ohren-Heilkunde durchgeführt werden.
Das Zungenbewegungsmuster beim Saugen, Trinken, Schlucken, Sprechen und Blasinstrumentenspiel lässt sich völlig unschädlich durch Ultraschall untersuchen. Bei einem verkürzten Zungen- oder Lippenbändchen kann daher eine Ultraschallanalyse der Zungenbewegungen schon bei kleinen Babys wertvolle Hinweise darauf geben, ob evtl. ein operatives Lösen des Zungen- oder Lippenbändchens erforderlich ist. Auch kieferorthopädische Gesichtspunkte (Veränderungen des Zahnbogens, Zahnstellungsanomalien, Schwierigkeiten beim Anpassen von Prothesen oder von kieferorthopädischen Apparaten) können in Einzelfällen dazu führen, dass ein verkürztes Zungen- oder Lippenbändchen operativ gelöst werden muss. Dieser kleine Eingriff sollte möglichst von einem Facharzt für Mund-Kiefer-Gesichtschirurgie oder von einem Facharzt für Hals-Nasen-Ohren-Heilkunde durchgeführt werden.
 | "Was bedeutet 'Näseln'?" (W. Behrend, M. Fuchs) |
Unter Näseln versteht man eine krankhafte Veränderung des Stimmklangs, die verschiedene Ursachen haben kann. Man unterscheidet zwischen geschlossenem und offenem Näseln sowie einer gemischten Form.
Beim geschlossenen Näseln führt oftmals ein Atemhindernis im vorderen oder hinteren Nasenbereich zu einem dumpfen und verstopften Stimmklang. Bei Kindern ist die häufigste Ursache für ein solches Hindernis eine vergrößerte Rachenmandel, die auch als "Polypen" oder "adenoide Vegetationen" bezeichnet wird und weltweit etwa ein Fünftel aller Kinder unter 6 Jahren betrifft. Diese Kinder können folgende weitere Symptome zeigen: häufiges Atmen durch geöffneten Mund, Schnarchen, Schlafstörungen, Gedeihstörungen, häufige Infekte der oberen Luftwege und häufige Paukenergüsse (Schleimbildung in der Paukenhöhle des Mittelohres) mit Hörstörungen.
Die vergrößerte Rachenmandel kann operativ in Narkose entfernt werden, wobei dieser Eingriff ("Adenotomie") meist ambulant oder in 2 bis 3 Tagen stationär durchgeführt wird und keine äußeren Narben hinterläßt.
Weitere mögliche Ursachen der Behinderung einer freien Nasenatmung sind Schwellungen der Nasenschleimhaut, beispielsweise bei einer Allergie, Schleimhautpolypen, Verbiegungen der Nasenscheidewand oder auch Tumoren der Nase oder der Nasennebenhöhlen. Das geschlossene Näseln kann aber auch durch falsche Sprechgewohnheiten als sogenanntes funktionelles geschlossenes Näseln auftreten, ohne daß ein Atemhindernis in Nasenbereich vorliegt. Hier kommen als Therapie ein Training der Beweglichkeit von Lippen, Kiefer, Gaumen und Zunge und spezielle Nasalitätsübungen zur Anwendung.
Beim offenen Näseln kommt es durch einen unvollständigen Abschluß des Gaumensegel mit der Rachenhinterwand beim Sprechen zu einem begleitenden Luftstrom durch die Nase und zu einem vermehrten Mitschwingen der Strukturen oberhalb des Gaumens.
Ursache für das offene Näseln kann eine angeborene Verkürzung des Gaumensegels oder angeborene oder erworbene Lähmungen des Gaumensegels sein. Letztere sind manchmal auch mit Funktionsstörungen anderer Nerven verbunden. Als zusätzliches Symptom bei Lähmungen kann beispielsweise das Austreten von Flüssigkeit und Speisebrei aus der Nase beim Schlucken auftreten. Bei diesen Erkrankungen wird in der Regel zunächst eine Übungstherapie angewandt. Zeigt diese keinen ausreichenden Erfolg, kann mit plastischen Operationen die Funktion des Gaumensegels verbessert werden.
Eine bei Kindern häufige weitere Ursache für das offene Näseln sind sogenannte Gaumenspalten. Durch eine Entwicklungsstörungen des Föten im Mutterleib bleibt ein Längsspalt im Gaumen bestehen. Die Ausprägung dieses Spaltes ist unterschiedlich: Er kann von Schleimhaut überzogen sein und so gar nicht sichtbar werden. Auch wenn dabei oft ein doppeltes Zäpfchen auftritt, ist die Bewegung des Gaumens meistens normal. Der Spalt kann aber auch deutlich ausgeprägt und mit weiteren Fehlbildungen: z.B. Oberlippenspalte (bitte nicht als "Hasenscharte" bezeichnen!) oder Kieferspalten (bitte nicht als "Wolfsrachen" bezeichnen!) kombiniert sein (http://www.molar.unibe.ch/mmedia/gaumenspalten/index.html). Die Therapie dieser Fehlbildungen erfolgt in einer engen Zusammenarbeit des Phoniaters und Pädaudiologen mit dem Kinderarzt, Kieferorthopäden, Kiefer-Gesichts-Chirurgen und Logopäden nach einem festgelegten Zeitplan, wobei je nach Ausprägung der Spalten innerhalb mehrerer Jahre verschiedene Untersuchungen erforderlich sind und Übungsbehandlungen und Operationen erfolgen (http://www.rz.uni-leipzig.de/~kfo/allg-sp.htm).
Schließlich kann ein offenes Näseln auch als Komplikation bestimmter Operationen im Mundbereich auftreten. Bei Kindern sind hier vor allem die Entfernung der Rachen- und der Gaumenmandeln zu nennen, bei denen selten unerwünschte Vernarbungen zu Funktionseinschränkungen des Gaumensegels führen. Auch beim offenen Näseln gibt es eine sogenannte funktionelle Form, bei der keine organischen Veränderungen sichtbar sind. Es handelt sich dabei zumeist um vorübergehende Bewegungseinschränkungen des Gaumensegels, zum Beispiel im Rahmen von Entzündungen mit Schluckbeschwerden.
Liebe Eltern! Wenn ein Näseln bei Ihrem Kind auftritt, ist es wichtig, es von einem Phoniater und Pädaudiologen untersuchen zu lassen, damit dieser die Ursache dieser krankhaften Veränderung des Stimmklangs rechtzeitig erkennen und behandeln kann.
Beim geschlossenen Näseln führt oftmals ein Atemhindernis im vorderen oder hinteren Nasenbereich zu einem dumpfen und verstopften Stimmklang. Bei Kindern ist die häufigste Ursache für ein solches Hindernis eine vergrößerte Rachenmandel, die auch als "Polypen" oder "adenoide Vegetationen" bezeichnet wird und weltweit etwa ein Fünftel aller Kinder unter 6 Jahren betrifft. Diese Kinder können folgende weitere Symptome zeigen: häufiges Atmen durch geöffneten Mund, Schnarchen, Schlafstörungen, Gedeihstörungen, häufige Infekte der oberen Luftwege und häufige Paukenergüsse (Schleimbildung in der Paukenhöhle des Mittelohres) mit Hörstörungen.
Die vergrößerte Rachenmandel kann operativ in Narkose entfernt werden, wobei dieser Eingriff ("Adenotomie") meist ambulant oder in 2 bis 3 Tagen stationär durchgeführt wird und keine äußeren Narben hinterläßt.
Weitere mögliche Ursachen der Behinderung einer freien Nasenatmung sind Schwellungen der Nasenschleimhaut, beispielsweise bei einer Allergie, Schleimhautpolypen, Verbiegungen der Nasenscheidewand oder auch Tumoren der Nase oder der Nasennebenhöhlen. Das geschlossene Näseln kann aber auch durch falsche Sprechgewohnheiten als sogenanntes funktionelles geschlossenes Näseln auftreten, ohne daß ein Atemhindernis in Nasenbereich vorliegt. Hier kommen als Therapie ein Training der Beweglichkeit von Lippen, Kiefer, Gaumen und Zunge und spezielle Nasalitätsübungen zur Anwendung.
Beim offenen Näseln kommt es durch einen unvollständigen Abschluß des Gaumensegel mit der Rachenhinterwand beim Sprechen zu einem begleitenden Luftstrom durch die Nase und zu einem vermehrten Mitschwingen der Strukturen oberhalb des Gaumens.
Ursache für das offene Näseln kann eine angeborene Verkürzung des Gaumensegels oder angeborene oder erworbene Lähmungen des Gaumensegels sein. Letztere sind manchmal auch mit Funktionsstörungen anderer Nerven verbunden. Als zusätzliches Symptom bei Lähmungen kann beispielsweise das Austreten von Flüssigkeit und Speisebrei aus der Nase beim Schlucken auftreten. Bei diesen Erkrankungen wird in der Regel zunächst eine Übungstherapie angewandt. Zeigt diese keinen ausreichenden Erfolg, kann mit plastischen Operationen die Funktion des Gaumensegels verbessert werden.
Eine bei Kindern häufige weitere Ursache für das offene Näseln sind sogenannte Gaumenspalten. Durch eine Entwicklungsstörungen des Föten im Mutterleib bleibt ein Längsspalt im Gaumen bestehen. Die Ausprägung dieses Spaltes ist unterschiedlich: Er kann von Schleimhaut überzogen sein und so gar nicht sichtbar werden. Auch wenn dabei oft ein doppeltes Zäpfchen auftritt, ist die Bewegung des Gaumens meistens normal. Der Spalt kann aber auch deutlich ausgeprägt und mit weiteren Fehlbildungen: z.B. Oberlippenspalte (bitte nicht als "Hasenscharte" bezeichnen!) oder Kieferspalten (bitte nicht als "Wolfsrachen" bezeichnen!) kombiniert sein (http://www.molar.unibe.ch/mmedia/gaumenspalten/index.html). Die Therapie dieser Fehlbildungen erfolgt in einer engen Zusammenarbeit des Phoniaters und Pädaudiologen mit dem Kinderarzt, Kieferorthopäden, Kiefer-Gesichts-Chirurgen und Logopäden nach einem festgelegten Zeitplan, wobei je nach Ausprägung der Spalten innerhalb mehrerer Jahre verschiedene Untersuchungen erforderlich sind und Übungsbehandlungen und Operationen erfolgen (http://www.rz.uni-leipzig.de/~kfo/allg-sp.htm).
Schließlich kann ein offenes Näseln auch als Komplikation bestimmter Operationen im Mundbereich auftreten. Bei Kindern sind hier vor allem die Entfernung der Rachen- und der Gaumenmandeln zu nennen, bei denen selten unerwünschte Vernarbungen zu Funktionseinschränkungen des Gaumensegels führen. Auch beim offenen Näseln gibt es eine sogenannte funktionelle Form, bei der keine organischen Veränderungen sichtbar sind. Es handelt sich dabei zumeist um vorübergehende Bewegungseinschränkungen des Gaumensegels, zum Beispiel im Rahmen von Entzündungen mit Schluckbeschwerden.
Liebe Eltern! Wenn ein Näseln bei Ihrem Kind auftritt, ist es wichtig, es von einem Phoniater und Pädaudiologen untersuchen zu lassen, damit dieser die Ursache dieser krankhaften Veränderung des Stimmklangs rechtzeitig erkennen und behandeln kann.
 | "Was bedeutet eine (Lippen-, Kiefer-) Gaumenspalte für die Sprech- und Sprachentwicklung meines Kindes?" (E. Seifert) |
Während der Embryonalzeit formen sich in der 5.-6. Woche der Oberkiefer und die Oberlippe, in der 8.-9. Woche der harte und der weiche Gaumen. Dabei werden Lippe, Kiefer und der vordere Teil des harten Gaumens aus anderen Geweben gebildet, als der hintere Teil des harten Gaumens und der weiche Gaumen. Unterbleibt die regelrechte Entwicklung, können Lippen- Kiefer- Gaumenspalten entstehen. Dabei können Spalten der Lippe und des Kiefers links-, rechts- oder beidseitig auftreten, Spalten des hinteren Hartgaumens und des Weichgaumens liegen jedoch stets in der Mittellinie.
Die Ausprägungsgrade reichen von der einseitigen, isolierten Lippenspalte bis hin zur doppelseitigen Lippen- Kiefer- Gaumenspalte, beim Weichgaumen von der Furche im Zäpfchen über die doppelte Anlage des Zäpfchens bis zur kompletten Gaumenspalte. Von besonderer Bedeutung sind die "submukösen" Gaumenspalten, bei denen der knöcherne Gaumen gespalten, die darüberliegende Schleimhaut aber geschlossen ist.
Wie entstehen Spaltbildungen? Lippen- Kiefer- Gaumenspalten werden in bis zu 40% der Fälle vererbt (meist rezessiver Erbgang), man vermutet aber zusätzliche Faktoren, die bei der Entstehung der Spalte eine Rolle spielen sollen. Lippen- Kiefer- Gaumenspalten können auch im Rahmen eines Syndroms auftreten. Schreckreaktionen während der Schwangerschaft, banale Erkrankungen oder Bagatelltraumen sowie die meisten Medikamente sind keine Erklärung für eine Spalte.
Wie werden Spaltebildungen behandelt? Die Therapie der Patienten mit Lippen- Kiefer- Gaumenspalten findet meist in einem interdisziplinären Team statt, in dem Vertreter der Fächer Kieferchirurgie, Kieferorthopädie, HNO-Heilkunde, Phoniatrie und Pädaudiologie, Kinderheilkunde und Logopädie zusammenarbeiten.
Direkt nach der Geburt wird eine Trinkplatte angefertigt, die mit dem weiteren Wachstum des Kindes regelmässig angepasst und erneuert werden muss. Der operative Verschluss der Lippen geschieht meist bis zum 6. Lebensmonat, der Verschluss des Weichgaumens mit 12-14 Monaten. Der Zeitpunkt des Hartgaumenverschlusses ist unterschiedlich. Parallel dazu werden die allgemeine Entwicklung des Kindes, die Sprachentwicklung und das Hörvermögen des Kindes regelmässig kontrolliert und ggfs. therapiert.
Die Ausprägungsgrade reichen von der einseitigen, isolierten Lippenspalte bis hin zur doppelseitigen Lippen- Kiefer- Gaumenspalte, beim Weichgaumen von der Furche im Zäpfchen über die doppelte Anlage des Zäpfchens bis zur kompletten Gaumenspalte. Von besonderer Bedeutung sind die "submukösen" Gaumenspalten, bei denen der knöcherne Gaumen gespalten, die darüberliegende Schleimhaut aber geschlossen ist.
Wie entstehen Spaltbildungen? Lippen- Kiefer- Gaumenspalten werden in bis zu 40% der Fälle vererbt (meist rezessiver Erbgang), man vermutet aber zusätzliche Faktoren, die bei der Entstehung der Spalte eine Rolle spielen sollen. Lippen- Kiefer- Gaumenspalten können auch im Rahmen eines Syndroms auftreten. Schreckreaktionen während der Schwangerschaft, banale Erkrankungen oder Bagatelltraumen sowie die meisten Medikamente sind keine Erklärung für eine Spalte.
Wie werden Spaltebildungen behandelt? Die Therapie der Patienten mit Lippen- Kiefer- Gaumenspalten findet meist in einem interdisziplinären Team statt, in dem Vertreter der Fächer Kieferchirurgie, Kieferorthopädie, HNO-Heilkunde, Phoniatrie und Pädaudiologie, Kinderheilkunde und Logopädie zusammenarbeiten.
Direkt nach der Geburt wird eine Trinkplatte angefertigt, die mit dem weiteren Wachstum des Kindes regelmässig angepasst und erneuert werden muss. Der operative Verschluss der Lippen geschieht meist bis zum 6. Lebensmonat, der Verschluss des Weichgaumens mit 12-14 Monaten. Der Zeitpunkt des Hartgaumenverschlusses ist unterschiedlich. Parallel dazu werden die allgemeine Entwicklung des Kindes, die Sprachentwicklung und das Hörvermögen des Kindes regelmässig kontrolliert und ggfs. therapiert.
Wie wirken sich Spaltbildungen aus?
- Ernährung: Um zu verhindern, dass Nahrung in die Nase gelangt, wird eine Gaumenplatte ("Trinkplatte") angefertigt, die den Mund- vom Nasenraum trennt. Viele Kinder mit Lippen- Kiefer- Gaumenspalten können nicht gestillt werden, so dass die Muttermilch abgepumpt und per Fläschchen gegeben werden sollte.
- Sprache/Stimme: Bei einer isolierten Lippenspalte, die ja mit Beginn der Sprachentwicklung bereits verschlossen ist, sind die Auswirkungen auf die Sprache gering. Bei einer Kiefer- Gaumenspalte entweicht beim Sprechen Luft aus der Nase, das Kind zeigt ein offenes Näseln. Versucht das Kind nun zu sprechen, fehlen ihm im Mund und Rachen wichtige Strukturen für die Lautbildung. So kann sich beispielsweise die Zunge nicht an den Gaumen heranlegen, oder der Gaumen kann beim Bilden der Verschlusslaute [b] oder [p] keinen Verschluss zum Nasenrachen bilden. Oftmals verläuft die Sprachentwicklung beim Kind mit Lippen- Kiefer Gaumenspalte verzögert (Beginn 18.-24. Lebensmonat). Hierbei spielen natürlich auch alle anderen Faktoren eine Rolle, die den Spracherwerb beeinflussen, wie z. B. die allgemeine Entwicklung, die Sprachbegabung, das Sprachvorbild der Eltern, ganz besonders aber das
- Hörvermögen: Wegen der veränderten Anatomie im Rachenbereich ist die Belüftung des Mittelohres über die Ohrtrompete häufig eingeschränkt. Es kommt zur Sekretansammlung im Mittelohr, dem Paukenerguss mit einer gering- bis mittelgradigen Schwerhörigkeit. In der Folge können auch immer wieder Mittelohrentzündungen auftreten. Um das Mittelohr wieder richtig zu belüften, können Paukenröhrchen eingelegt werden. Im Verlauf sind daher regelmässige Kontrollen beim Pädaudiologen äusserst wichtig.
- Psychosoziale Entwicklung: Der körperliche "Defekt" eines Neugeborenen kann bei den Eltern und dem sozialen Umfeld unterschiedliche Reaktionen auslösen, die von Enttäuschung über Schuld bis zur Ablehnung reichen können. Das Kind selbst erlebt seinen "Defekt" erst im Umgang mit anderen Menschen und im Vergleich zu anderen Kindern. Eltern und Kind müssen lernen, mit der oft nicht liebenswürdigen Umwelt umzugehen. Je geborgener sich das Kind aber in seiner Familie aufgehoben weiss und je emotional stabiler das Kind aufwächst, desto selbstbewusster wird es im Umgang mit gleichaltrigen und Erwachsenen.
 | "Was bedeutet 'Lispeln' und wie kann man es behandeln?" (R. Schönweiler) |
Unter Lispeln (Sigmatismus) versteht man eine isolierte Störung der Aussprache von s-Lauten und deren Lautverbindungen (z.B. s, sp, st, spr, u.s.w.). Ein isolierter Sigmatismus führt in der Regel nicht zu einer Kommunikationsbehinderung, die z.B. einer Einschulung in eine normale Grundschule entgegenstehen würde.
Das Erlernen der Aussprache von s-Lauten gilt als besonders schwierig. Deshalb werden diese Lauten bei einigen Kindern auch erst sehr spät, im 6. oder 7. Lebensjahr, erworben. Wenn sonst keine weiteren Erkrankungen oder Sprachstörungen vorliegen, kann man mit einer Behandlung bis zum Zeitpunkt nach dem Frontzahnwechsel abwarten. Warum? Ganz einfach: Viele Kinder erlernen die s-Laute selbständing, ohne Sprachtherapie, wenn die bleibenden Zähne im Frontzahnbereich durchgebrochen sind. Außerdem hat man die Beobachtung gemacht, daß Kinder, die vor dem Frontzahnwechsel Übungstherapie erhalten haben, zum Zahnwechsel wiederum einen Sigmatismus entwickelten, so daß die Übungstherapie wiederholt werden mußte. Deshalb kann man bis zum vollzogenen Frontzahnwechsel mit einer Übungstherapie abwarten.
Beim Vorliegen eines Sigmatismus sollten aber unbedingt mögliche Ursachen abgeprüft werden:
Das Erlernen der Aussprache von s-Lauten gilt als besonders schwierig. Deshalb werden diese Lauten bei einigen Kindern auch erst sehr spät, im 6. oder 7. Lebensjahr, erworben. Wenn sonst keine weiteren Erkrankungen oder Sprachstörungen vorliegen, kann man mit einer Behandlung bis zum Zeitpunkt nach dem Frontzahnwechsel abwarten. Warum? Ganz einfach: Viele Kinder erlernen die s-Laute selbständing, ohne Sprachtherapie, wenn die bleibenden Zähne im Frontzahnbereich durchgebrochen sind. Außerdem hat man die Beobachtung gemacht, daß Kinder, die vor dem Frontzahnwechsel Übungstherapie erhalten haben, zum Zahnwechsel wiederum einen Sigmatismus entwickelten, so daß die Übungstherapie wiederholt werden mußte. Deshalb kann man bis zum vollzogenen Frontzahnwechsel mit einer Übungstherapie abwarten.
Beim Vorliegen eines Sigmatismus sollten aber unbedingt mögliche Ursachen abgeprüft werden:
- Beidseitige Hochtonschwerhörigkeiten. Die für s-Laute relevanten Frequenzen liegen im Bereich oberhalb von 4000 Hz. Schwerhörigkeiten in diesem Frequenzbereich bedeuten für Kinder, daß sie die s-Laute der angebotenen Sprache nicht richtig hören und deshalb auch nicht korrekt imitieren kann, zumal si die eigene Sprachproduktion auch nicht richtig hören. Die Kinder sprechen die s-Laute dann so, wie sie sie hören: entweder ersetzt durch andere Laute, wie z.B. f; oder sie sprechen ein "strumpfes", sog. "addental" gebildetes s.
- Mundmototische Entwicklungsstörungen. Die Bewegungen der Zunge und des Kiefers für das Sprechen der s-Laute sind sehr schwierig und kompliziert. Sie erfordern eine gute mundmotorische Koordination. Kinder mit gestörtem Mundschluß, einer gestörten Zungenruhelage (z.B. zwischen den Frontzähnen bei geöffnetem Kiefer) oder gestörtem Schlucken (z.B. auch mit Speichelfluß bzw. "Sabbern") haben häufig auch einen Sigmatismus, evtl. zusammen mit anderen Sprech- und Sprachstörungen. Die Mundmotorik sollte dann in schweren Fällen schon im Vorschulalter geübt werden (z.B. durch Logopäden). Leichte Fälle können nach dem Frontzahnwechsel behandelt werden. Für die Fälle, die Im Schulalter behandelt werden sollen, hat sich die sog. Myofunktionelle Therapie nach Garliner (engl., sprich: Garleiner) weltweit durchgesetzt. Fragen Sie Ihren Phoniater und Pädaudiologen, ob diese Therapie bei Ihrem Kind in Frage kommt.
 | "Wie unterscheiden sich Sprechtherapie und Sprachtherapie und warum wird das vom Arzt so 'umständlich' verordnet?" (J. Baldauf, R. Schönweiler) |
Da sich Richtilinien zur Verordnung von Sprech- und Sprachtherapie zur Zeit gerade verhandelt werden, bitten wir um Geduld bis zum Inkrafttreten der neuen Richtlinien und des neuen Indikationskatalogs für Heil- und Hilfsmittel, voraussichtlich im Juni 2000.
Syndrome (angeborene Fehlbildungen)
 | "Mein Kind hat ein 'Syndrom'. Was muß ich generell für die Hör- und Sprachentwicklung beachten?" (R. Schönweiler) |
Unter Syndromen versteht man in der Medizin Krankheiten, bei denen verschiedene Krankheitssymptome in einer typischen Kombination vorliegen. Sie können durch Chromosomenanomalien oder Genmutationen zustande kommen. Bei Chromosomenanomalien findet man zu viele, zu wenige oder abgebrochene Chromosomen. Bei Genmutationen sind bestimmte Basenpaare im Chromosom ausgetauscht. Dies alles kann bei Ihrem Kind untersucht werden. Wenn Sie mehr darüber wissen möchten, z.B. ob das Syndrom vererbt werden kann, lassen Sie sich bitte humangenetisch beraten! Wo dies möglich ist, teilt Ihnen die Deutsche Gesellschaft für Humangenetik oder Ihre nächstgelegene Praxis oder Klinik für Phoniatrie und Pädaudiologie mit.
Da die Gene für die Anlage von Ohrmuschel, Gehörgang, Mittelohr, Innenohr, Hörnerv und Gehirn auf vielen Chromosomen verteilt sind, ist bei sehr vielen Syndromen zusätzlich mit verschiedensten Hörstörungen zu rechnen. (Ähnliches gilt übrigens auch für das Sehorgan.) Da Hören, genauso wie Sehen und Tasten, für die Entwicklung, besonders Sprachentwicklung, unabdingbar wichtig ist, sollte das Hör- und Sehvermögen bei jedem Syndrom geprüft werden. Vergessen Sie bitte nicht, daß Hören, Sehen und Fühlen die wichtigsten Informationen liefern, um zu lernen und sich in der Umwelt zurecht zu finden; Riechen und Schmecken sind eher für die emotionale Entwicklung wichtig. Viele Kinder entwickeln sich nach Verbesserung des Hörvermögens (z.B. Paukenröhrchen, Hörgeräte) und Optimierung des Sehvermögens (z.B. Brille) viel besser, als es in manchen Nachschlagewerken über Syndrome verzeichnet ist! Deshalb ist anzunehmen, daß manche "Entwicklungsstörung" oder "geisitge Behinderung" eigentlich auf das Konto einer nicht ausreichend behandelten Sinnesbehinderung geht.
Detaillierte und fundierte Informationen über nahezu alle vererbbaren Syndrome finden Sie auf der Homepage der OMIM (in englischer Sprache). Über einige Syndrome ist aus phoniatrisch-pädaudiologischer Erfahrung Wichtiges zu ergänzen, das in manchen Nachschlagewerken über Syndrome fehlt:
Kinder mit Down-Syndrom haben zu etwa 90 % wechselnde und wechselseitige Mittelohrschwerhörigkeiten und Paukenergüsse. Die Paukenergüsse sind machmal permanent über mehrere Monate vorhanden, manchmal nur für einige Wochen oder auch nur Tage. Trotzdem wird die (Sprach-) Entwicklung erheblich gestört, weil die Kontinuität des normalen Hörens unterbrochen wird und die Kinder die zu erlernende Sprache immer anders wahrnehmen. Deshalb sollte man diese Schwerhörigkeiten sicher beseitigen, meist mit einer Entfernung der Racxhenmandel (Adenotomie). Da viele Kinder wegen der gleichzeitigen Störung der Mundmotorik auch nach Adenotomie weiterhin Paukenergüsse bekommen, sollte man den Eingriff gleich mit Einlage von Paukenröhrchen planen! Sind über mehrere Jahre Paukenröhrchen notwendig sein, stehen dauerhaft verweilende zur Verfügung. Einige Kinder (um etwa 10 %) haben zusätzliche, meist geringgradige, Innenohrschwerhörigkeiten, die mit Hörgeräten versorgt werden müssen. Diese werden bei der ersten Diagnostik, besonders, wenn Paukenergüsse festgestellt worden, manchmal noch nicht festgestellt. Deshalb muß man bei Kindern mit Down-Syndrom besonders nach Beseitigung von Paukenergüssen das Hörvermögen wenigstens noch einmal kontrollieren und ggf. zusätzlich Hörgeräte anpassen.
Wenn Hör- und Sehvermögen optimiert sind, können sich viele Kinder mit Down-Syndrom erstaunlich gut entwickeln!
Kinder mit Down-Syndrom haben häufig starke mundmotorische Entwicklungsstörungen, meist im Rahmen einer zentralen Lähmung (sog. infantile Zerebralparese). Im Mundbereich äußert sich dies durch Speichelfluß ("Sabbern"), Trinkschwäche, kraftloses Beißen und Kauen. Außerdem liegt bei vielen Kinder mit Down-Syndrom die Zunge nicht im geschlossenen Mund, sondern zwischen den Zähnen in geöffnetem Mund. Dies sollte frühzeitig durch eine Trink- und Eßtheapie oder eine orofaziale Regulationstherapie (z.B. beim Logopäden) behandelt werden. Eine weitere Möglichkeit besteht darin, eine spezielle Mundplatte anzufertigen (Stimulation nach Castillo-Morales). Sprechen Sie bitte mit Ihrem Phoniater und Pädaudiologen darüber, ob eine solche Behandlung bei Ihrem Kind in Frage kommt.
Weitere Informationen gibt es in Selbsthilfegruppen (2, 3, 4, 5, 6, eine Auswahl).
Zusätzlich zu den wechselnden Mittelohrschwerhörigkeiten durch Paukenergüsse kommen manchmal angeborene Gehörgangsverengungen, Mittelohrfehlbildungen und Innenohrschwerhörigkeiten hinzu, die die Hördiagnostik erheblich erschweren und verzögern können. Dies liegt in der Natur der Erkrankung! Oft sind mehrere Untersuchungstermine, auch mit Ableitung evozierter Potentiale nach vorheriger Paukenröhrcheneinlage in Narkose notwendig, um eine Innenohrschwerhörigkeit sicher auszuschließen oder nachweisen zu können.
Weitere Informationen gibt es in einer Selbsthilfegruppe.
Pierre-Robin-Syndrom (frz.; Synonym: Pierre-Robin-Sequenz) Kinder mit Pierre-Robin-Syndrom haben eine Gaumenspalte sowie einen zu kleinen, zurückliegenden Unterkiefer. Die Gaumenspalte verursacht Mittelohrbelüftungsstörungen, Paukenergüsse und Mittelohrschwerhörigkeiten. Sie lassen sich mit Einlage von (dauerhaft verweilenden) Paukenröhrchen beheben. Zusätzliche Innenohrschwerhörigkeiten sind selten. Die gestörte Mundmotorik der Kinder läßt sich übungstherapeutisch behandeln. Bei einigen Kindern ist eine operative Verlagerung und Vergrößerung des Unterkiefers erforderlich. Dieser Eingriff wird durch Mund-Kiefer-Gesichts-Chirurgen durchgeführt. Sprechen Sie bitte mit Ihrem Phoniater und Pädaudiologen darüber, ob ein solcher Eingriff bei Ihrem Kind in Frage kommt.
Insgesamt wird das Sprachentwicklungspotential der Kinder mit Wiedemann-Beckwith-Syndrom aber durch die stark eingeschränkte geistige und motorische Entwicklung bestimmt.
Da die Gene für die Anlage von Ohrmuschel, Gehörgang, Mittelohr, Innenohr, Hörnerv und Gehirn auf vielen Chromosomen verteilt sind, ist bei sehr vielen Syndromen zusätzlich mit verschiedensten Hörstörungen zu rechnen. (Ähnliches gilt übrigens auch für das Sehorgan.) Da Hören, genauso wie Sehen und Tasten, für die Entwicklung, besonders Sprachentwicklung, unabdingbar wichtig ist, sollte das Hör- und Sehvermögen bei jedem Syndrom geprüft werden. Vergessen Sie bitte nicht, daß Hören, Sehen und Fühlen die wichtigsten Informationen liefern, um zu lernen und sich in der Umwelt zurecht zu finden; Riechen und Schmecken sind eher für die emotionale Entwicklung wichtig. Viele Kinder entwickeln sich nach Verbesserung des Hörvermögens (z.B. Paukenröhrchen, Hörgeräte) und Optimierung des Sehvermögens (z.B. Brille) viel besser, als es in manchen Nachschlagewerken über Syndrome verzeichnet ist! Deshalb ist anzunehmen, daß manche "Entwicklungsstörung" oder "geisitge Behinderung" eigentlich auf das Konto einer nicht ausreichend behandelten Sinnesbehinderung geht.
Veränderungen der Ohrmuschel
Kinder mit Syndromen weisen manchmal Formanomalien der Ohrmuschel auf. Die funktionellen Auswirkungen sind nur gering, d.h. der Hörverlust beträgt für Schall von vorne nur wenige Dezibel. Die kosmetischen Auswirkungen können z.B. plastisch-chirurgisch (durch Hals-Nasen-Ohrenärzte) oder mit sog. Epithesen gemildert werden. Pauschale Ratschläge sind nicht möglich. Sprechen Sie bitte mit Ihrem Phoniater und Pädaudiologen darüber.Veränderungen des Gehörgangs
Viele Kinder mit Syndromen haben sehr enge Gehörgänge. Dies ist an sich noch nicht schlimm, denn der Schall kann auch durch enge Gehörgänge weitergeleitet werden. Allerdings ist die Selbstabstoßung des Ohrschmalzes (Cerumen) behindert, so daß enge Gehörgänge gelegentlich verstopft sind und die Kinder schlechter hören. Bei solchen Kindern sollten die Gehörgänge regelmäßig durch einen Facharzt (Hals-Nasen-Ohren-Arzt oder Phoniater und Pädaudiologen) von Cerumen befreit werden. Dies ist auch dann wichtig, wenn Kinder mit engen Gehörgängen Hörgeräte tragen. Sprechen Sie bitte mit Ihrem Phoniater und Pädaudiologen darüber.Veränderungen und Erkrankungen des Mittelohres
Bei Syndromen können zweierlei Mittelohrprobleme auftreten: Erstens angeborene Mittelohrfehlbildungen, die den Schalltransport in das Innenohr dauerhaft behindern. Solche Schwerhörigkeiten können entweder mit Hörgeräten versorgt werden, oder das Mittelohr wird operativ "repariert". Zweitens treten bei Kindern mit Syndromen aus verschiedenen Gründen häufiger als bei gesunden Kindern Mitterohrergüsse (Paukenergüsse auf). Diese können mit einer Entfernung der Rachenmandel (niemals aber bei Gaumenspalten oder Gaumensegelschwäche!) und mit Paukenröhrchen behandelt werden. Sprechen Sie bitte mit Ihrem Phoniater und Pädaudiologen darüber.Veränderungen und Erkrankungen des Innenohres
Innenohrschwerhörigkeiten werden mit Hörgeräten versorgt. Meist sind akustische Hörgeräte ausreichend. Je nach Art der Schwerhörigkeit kommen für Kinder sog. HdO-Geräte (Hinter-dem-Ohr-Geräte), Knochenleitungs-Stirnband-Hörgeräte in Frage. Bei hochgradigen Schwerhörigkeiten oder Taubheiten können auch elektrische Hörgeräte (Cochlear Implant) verwendet werden. Dieser operative Eingriff wird von Hals-Nasen-Ohren-Ärzten durchgeführt. Sprechen Sie bitte mit Ihrem Phoniater und Pädaudiologen darüber.Veränderungen und Erkrankungen von Hörnerv und Gehirn
Hörnerv und Gehirn sind für eine Vorverarbeitung, Weiterverarbeitung und Wahrnehmung des Gehörten zuständig. Besonders Kinder, die zusätzlich anatomische Auffälligkeiten im Bereich des Gehirns aufweisen oder entwicklungsverzögert sind, haben Hörverarbeitungs- und Wahrnehmungsstörungen.Detaillierte und fundierte Informationen über nahezu alle vererbbaren Syndrome finden Sie auf der Homepage der OMIM (in englischer Sprache). Über einige Syndrome ist aus phoniatrisch-pädaudiologischer Erfahrung Wichtiges zu ergänzen, das in manchen Nachschlagewerken über Syndrome fehlt:
DiGeorge-Syndrom (Synonym: DiGeorge-Sequenz)
Die Unterkieferhypoplasie beim DiGeorge-Syndrom (siehe auch OMIM) führt zu mundmotorischen Störungen einschließlich Mittelohrbelüftungsstörungen. Innenohrschwerhörigkeiten sind nicht typisch für dieses Syndrom. Selbsthilfegruppe: http://www.kids-22q11.deDown-Syndrom (engl., sprich Daun-Syndrom; Synonym: Morbus Down, Trisomie 21)
Das Down-Syndrom ist eines der häufigsten angeborenen Syndrome. Es handelt sich um eine Trisomie des Chromosoms 21, d.h., das Chromosom 21 ist dreifach statt zweifach vorhanden. Wenn dies nur in einem Teil der Körperzellen und nicht in allen der Fall ist, spricht man von einer "Mosaik-Trisomie 21". Die Symptome sind dann meist nicht so stark ausgeprägt.Kinder mit Down-Syndrom haben zu etwa 90 % wechselnde und wechselseitige Mittelohrschwerhörigkeiten und Paukenergüsse. Die Paukenergüsse sind machmal permanent über mehrere Monate vorhanden, manchmal nur für einige Wochen oder auch nur Tage. Trotzdem wird die (Sprach-) Entwicklung erheblich gestört, weil die Kontinuität des normalen Hörens unterbrochen wird und die Kinder die zu erlernende Sprache immer anders wahrnehmen. Deshalb sollte man diese Schwerhörigkeiten sicher beseitigen, meist mit einer Entfernung der Racxhenmandel (Adenotomie). Da viele Kinder wegen der gleichzeitigen Störung der Mundmotorik auch nach Adenotomie weiterhin Paukenergüsse bekommen, sollte man den Eingriff gleich mit Einlage von Paukenröhrchen planen! Sind über mehrere Jahre Paukenröhrchen notwendig sein, stehen dauerhaft verweilende zur Verfügung. Einige Kinder (um etwa 10 %) haben zusätzliche, meist geringgradige, Innenohrschwerhörigkeiten, die mit Hörgeräten versorgt werden müssen. Diese werden bei der ersten Diagnostik, besonders, wenn Paukenergüsse festgestellt worden, manchmal noch nicht festgestellt. Deshalb muß man bei Kindern mit Down-Syndrom besonders nach Beseitigung von Paukenergüssen das Hörvermögen wenigstens noch einmal kontrollieren und ggf. zusätzlich Hörgeräte anpassen.
Wenn Hör- und Sehvermögen optimiert sind, können sich viele Kinder mit Down-Syndrom erstaunlich gut entwickeln!
Kinder mit Down-Syndrom haben häufig starke mundmotorische Entwicklungsstörungen, meist im Rahmen einer zentralen Lähmung (sog. infantile Zerebralparese). Im Mundbereich äußert sich dies durch Speichelfluß ("Sabbern"), Trinkschwäche, kraftloses Beißen und Kauen. Außerdem liegt bei vielen Kinder mit Down-Syndrom die Zunge nicht im geschlossenen Mund, sondern zwischen den Zähnen in geöffnetem Mund. Dies sollte frühzeitig durch eine Trink- und Eßtheapie oder eine orofaziale Regulationstherapie (z.B. beim Logopäden) behandelt werden. Eine weitere Möglichkeit besteht darin, eine spezielle Mundplatte anzufertigen (Stimulation nach Castillo-Morales). Sprechen Sie bitte mit Ihrem Phoniater und Pädaudiologen darüber, ob eine solche Behandlung bei Ihrem Kind in Frage kommt.
Weitere Informationen gibt es in Selbsthilfegruppen (2, 3, 4, 5, 6, eine Auswahl).
EEC-Syndrom
Für das EEC-Syndrom gilt im Wesentlichen das für Spaltbildungen gesagte. Weitere Informationen gibt es in einer Selbsthilfegruppe.Franceschetti-Syndrom (it., sprich: Frankes-Ketti-Syndrom; Synonym: Treacher-Collins-Syndrom)
Für das Franceschetti-Syndrom gilt im Wesentlichen das für Spaltbildungen gesagte.Moebius-Syndrom (dt., sprich: Möbius-Syndrom)
Beim Moebius-Syndrom handelt es sich um eine Störung der jeweils letzten Umschaltstation verschiedener Hirnnerven, bevor diese den Hirnstamm verlassen und zum jeweiligen Versorgungsgebiet ziehen. Die Lähmungen führen zu schweren mundmotorischen Störungen mit Störungen des Saugens, Kauens, Schluckens, der Mittelohrbelüftung (wechselnde Mittelohrschwerhörigkeiten) und Sprechenlernens. Da die Lähmungen relativ weit peripher angesiedelt ist, bringt eine Übungstherapie oft nicht einen befriedigenden Erfolg. Dennoch sollte sie versucht werden.Zusätzlich zu den wechselnden Mittelohrschwerhörigkeiten durch Paukenergüsse kommen manchmal angeborene Gehörgangsverengungen, Mittelohrfehlbildungen und Innenohrschwerhörigkeiten hinzu, die die Hördiagnostik erheblich erschweren und verzögern können. Dies liegt in der Natur der Erkrankung! Oft sind mehrere Untersuchungstermine, auch mit Ableitung evozierter Potentiale nach vorheriger Paukenröhrcheneinlage in Narkose notwendig, um eine Innenohrschwerhörigkeit sicher auszuschließen oder nachweisen zu können.
Weitere Informationen gibt es in einer Selbsthilfegruppe.
Pierre-Robin-Syndrom (frz.; Synonym: Pierre-Robin-Sequenz) Kinder mit Pierre-Robin-Syndrom haben eine Gaumenspalte sowie einen zu kleinen, zurückliegenden Unterkiefer. Die Gaumenspalte verursacht Mittelohrbelüftungsstörungen, Paukenergüsse und Mittelohrschwerhörigkeiten. Sie lassen sich mit Einlage von (dauerhaft verweilenden) Paukenröhrchen beheben. Zusätzliche Innenohrschwerhörigkeiten sind selten. Die gestörte Mundmotorik der Kinder läßt sich übungstherapeutisch behandeln. Bei einigen Kindern ist eine operative Verlagerung und Vergrößerung des Unterkiefers erforderlich. Dieser Eingriff wird durch Mund-Kiefer-Gesichts-Chirurgen durchgeführt. Sprechen Sie bitte mit Ihrem Phoniater und Pädaudiologen darüber, ob ein solcher Eingriff bei Ihrem Kind in Frage kommt.
Prader-Willi-Syndrom
Neben der geistigen Entwicklungsstörung der Kinder mit Prader-Willi-Syndrom fällt eine reduzierte Motorik, besonders auch Mundmotorik auf. Im Säuglingsalter bestehen Saug- und Trinkschwäche. Dies kann ggf. Übungstherapeutisch beeinflußt werden. Weitere Informationen gibt es in einer Selbsthilfegruppe.Silver Russell-Syndrom
Einige Kinder mit Silver Russel-Syndrom haben eine Gaumenspalte und den damit verbundenen Hör- und Sprachproblemen. Die Stimme ist oft zu hoch. Die Sprachentwicklung wird stark durch das geistige und motorische Entwicklungpotential bestimmt. Weitere Informationen gibt es in einer Selbsthilfegruppe.Wiedemann-Beckwith-Syndrom
Bei Kinder mit Wiedemann-Beckwith-Syndrom fällt der geöffnete Kiefer mit heraushängender Zunge auf. Ober- und Unterkiefer sind zu klein, was den Eindruck unterstreicht, daß Zunge viel zu groß ist (sog. Makroglossie). Man geht jedoch davon aus, daß der Eindruck täuscht. Mit orofazialer Regulationstherapie oder Trink- und Eßtherapie kann manchmal ein Mundschluß erreicht werden. Aufgrund der gestörten Mundmotorik ist mit Paukenergüssen zu rechnen, die das Hörvermögen und die Hörentwicklung einschränken kann. Deshalb sollte im Bedarfsfalle nicht mit Paukenröhrchen gezögert werden. Einige Kinder sind zusätzlich innenohrschwerhörig und benötigen Hörgeräte.Insgesamt wird das Sprachentwicklungspotential der Kinder mit Wiedemann-Beckwith-Syndrom aber durch die stark eingeschränkte geistige und motorische Entwicklung bestimmt.
Williams-Beuren-Syndrom
Kinder mit Williams-Beuren-Syndrom weisen Fehlbildungen der Zähne und des Unterkiefers auf, die mundmotorische Störungen und Mittelohrbelüftungsstörungen verursachen können. Einige Kinder sind innenohrschwerhörig. Außerdem fällt eine tiefe, manchmal heisere Stimme auf. Mundmotorische Störungen lassen sich übungstherapeutisch behandeln. Paukenergüsse sollten rechtzeitig mit Paukenröhrchen behandelt werden. Innenohrschwerhörigkeiten werden mit Hörgeräten behandelt. Die Stimmveränderung braucht nicht behandelt zu werden. Weitere Informationen gibt es in einer Selbsthilfegruppe.Motorik
 | "Was sind myofunktionelle Störungen bzw. orofaziale Dysfunktionen und was haben sie mit der Hör- und Sprachentwicklung meines Kindes zu tun?" (R. Schönweiler) |
Myofunktionelle Störungen (MFS) wurden von Garliner (1982) als Bewegungsstörungen (motorische Störungen) von Gesicht, Lippen, Zunge, Gaumensegel und Rachen definiert. Es sind überwiegend Kinder und Jugendliche davon betroffen. Man beobachtet u.a. folgende Symptome:
Wichtigste negative Folgeerscheinungen sind (Tränkmann 1997):
Weil die betroffene Motorik maßgeblich an der Sprachlautformung, d.h. an der Bildung von Vokalen und Konsonanten, beteiligt ist, haben Kinder mit MFS häufig phonetische Störungen. Darunter versteht man Aussprachestörungen bzw. Sprechstörungen. Bei Störung der Zungenmotorik wäre z.B. ein Lispeln (Sigmatismus) zu erwarten (Bigenzahn 1995).
Neu ist die Erkenntnis, daß MFS unter Umständen auch Sprachstörungen, also Störungen mehrerer sprachlicher Ebenen verursachen können, z.B. Sprechstörung plus Störung des Satzbaus plus Fehler der Grammatik plus eingeschränkter Wortschatz Schönweiler 1999, 2000). Solche Störungen lassen sich nicht wie die phonetischen Störungen mit direktem Bezug zur gestörten orofazialen und oropharyngealen Motorik erklären, sondern über den Umweg einer leichten Hörstörung. Diese Hörstörung entsteht durch Tubenbelüftungs-störungen bzw. Mittelohrbelüftungsstörungen mit und ohne Paukenergüsse (Abb.1).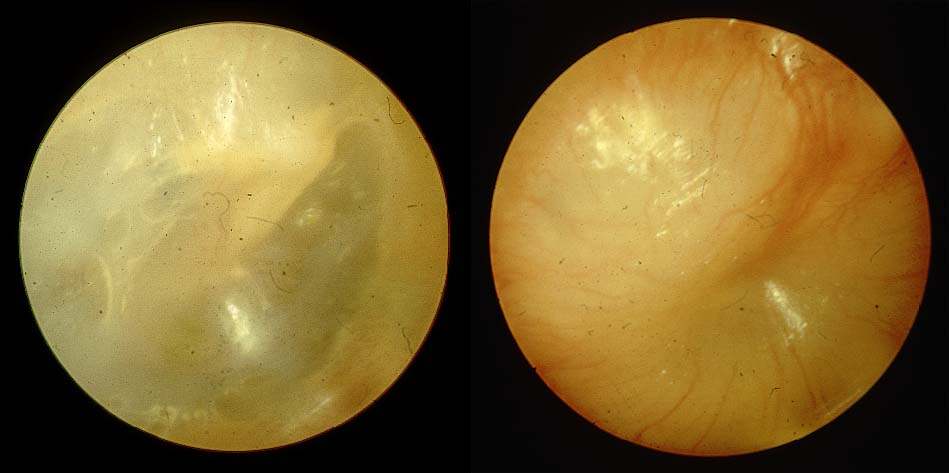 Abb.1: Ohrmikroskopische Befunde bei annähernd normalem Trommelfell (links) und "Paukenerguß" (rechts), eine sichtbare Schleimbildung im Mittelohr. Sie erkennen die gegenüber einem normalen Trommelfell gelbliche Verfärbung, die ereiterten und deshalb sichtbaren Gefäße und die Vorwölbung des Trommelfells. Ein Paukenerguß dämpft die akustischen Schwingungen von Sprachinformation ganz erheblich.
Diese lassen sich natürlich durch eine gestörte velare und pharyngeale Motorik zwanglos erklären. Tubenbelüftungsstörungen bzw. Mittelohrbelüftungsstörungen dämpfen die akustischen Schwingungen der Sprache (Abb.2). Bei einer Impedanzkurve Typ B, ein abgeflachter Kurvenverlauf, der in der Regel einem Paukenerguß entspricht, müssen wir von einem mittleren Hörverlust von 31 dB ausgehen (Schönweiler 1998). Das entspricht recht genau einem Hörverlust, den Sie bei (z.B. mit Fingern) fest verschlossenen Gehörgängen erleben können (selbst ausprobieren!). Impedanzkurven Typ C1 und C2, entsprechen einem eingezogenen Trommelfell, verursachen immer noch eine Hörstörung von 17-21 dB. Das können Sie sich vorstellen, wenn Sie Ihre Gehörgänge leicht verschließen.
Abb.1: Ohrmikroskopische Befunde bei annähernd normalem Trommelfell (links) und "Paukenerguß" (rechts), eine sichtbare Schleimbildung im Mittelohr. Sie erkennen die gegenüber einem normalen Trommelfell gelbliche Verfärbung, die ereiterten und deshalb sichtbaren Gefäße und die Vorwölbung des Trommelfells. Ein Paukenerguß dämpft die akustischen Schwingungen von Sprachinformation ganz erheblich.
Diese lassen sich natürlich durch eine gestörte velare und pharyngeale Motorik zwanglos erklären. Tubenbelüftungsstörungen bzw. Mittelohrbelüftungsstörungen dämpfen die akustischen Schwingungen der Sprache (Abb.2). Bei einer Impedanzkurve Typ B, ein abgeflachter Kurvenverlauf, der in der Regel einem Paukenerguß entspricht, müssen wir von einem mittleren Hörverlust von 31 dB ausgehen (Schönweiler 1998). Das entspricht recht genau einem Hörverlust, den Sie bei (z.B. mit Fingern) fest verschlossenen Gehörgängen erleben können (selbst ausprobieren!). Impedanzkurven Typ C1 und C2, entsprechen einem eingezogenen Trommelfell, verursachen immer noch eine Hörstörung von 17-21 dB. Das können Sie sich vorstellen, wenn Sie Ihre Gehörgänge leicht verschließen.
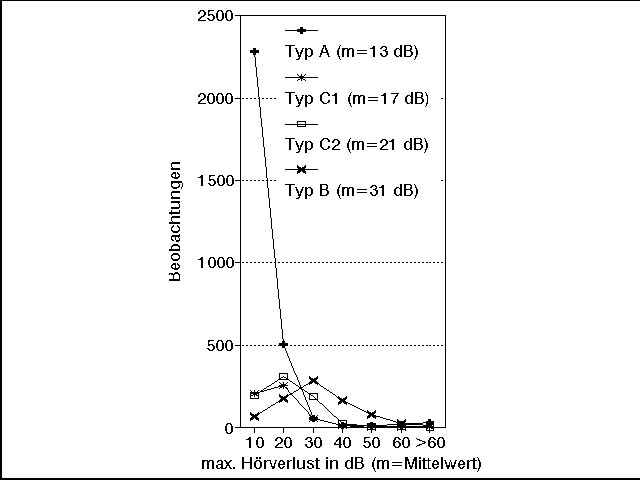 Abb.2: Verteilung der Hörverluste für verschiedene Mittelohrimpedanzbefunde, nach Schönweiler und Mitarb. [1998].
m = mittlerer Hörverlust. Kurven: Typ A = normale Impedanz oder leichter Unterdruck bis 150 daPa, Typ B = flacher Kurvenverlauf (spricht für Sekret im Mittelohr), Typ C1 = mäßiger Unterdruck im Mittelohr bis maximal 150 daPa,
Typ C2 = starker Unterdruck im Mittelohr über 150 daPa (daPa = Deka-Pascal, eine SIEinheit für Luftdruck)
Abb.2: Verteilung der Hörverluste für verschiedene Mittelohrimpedanzbefunde, nach Schönweiler und Mitarb. [1998].
m = mittlerer Hörverlust. Kurven: Typ A = normale Impedanz oder leichter Unterdruck bis 150 daPa, Typ B = flacher Kurvenverlauf (spricht für Sekret im Mittelohr), Typ C1 = mäßiger Unterdruck im Mittelohr bis maximal 150 daPa,
Typ C2 = starker Unterdruck im Mittelohr über 150 daPa (daPa = Deka-Pascal, eine SIEinheit für Luftdruck)
Was bedeutet das z.B. für die phonologische Sprachebene? Dazu ein Gedankenexperiment: Stellen Sie sich eine typische Schalleitungsschwerhörigkeit mit einer Knochenleitungs-Luftleitungsdifferenz von nur 20 dB vor (Abb.3). Dabei können die Formanten einiger Sprachlaute (im Beispiel k, f und s) bereits unterhalb der Hörschwelle liegen. Sie werden überhaupt nicht wahrgenommen und folglich nicht korrekt erlernt.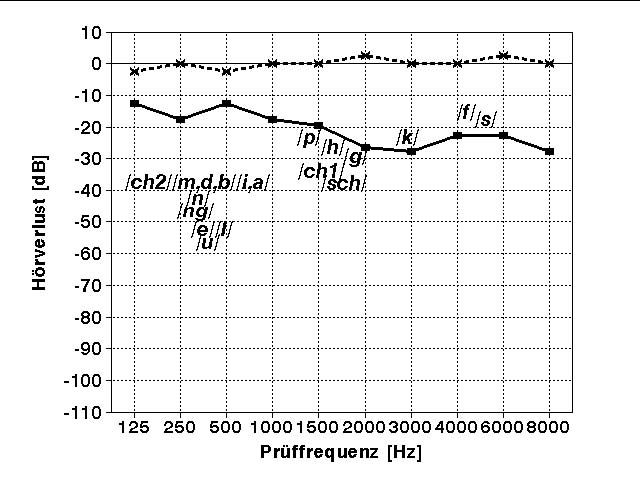 Abb.3: Vokal- und Konsonantformanten der deutschen Sprache, modifiziert nach Northern & Downs [1984]. Bei geringgradiger Schwerhörigkeit liegen wichtige Sprachformanten (z.B. k, f und s) permanent unterhalb der Hörschwelle und werden nicht wahrgenommen. Bei zusätzlichen Störgeräuschen werden weitere Formanten (z.B. für die Konsonanten p, h und g) maskiert.
Abb.3: Vokal- und Konsonantformanten der deutschen Sprache, modifiziert nach Northern & Downs [1984]. Bei geringgradiger Schwerhörigkeit liegen wichtige Sprachformanten (z.B. k, f und s) permanent unterhalb der Hörschwelle und werden nicht wahrgenommen. Bei zusätzlichen Störgeräuschen werden weitere Formanten (z.B. für die Konsonanten p, h und g) maskiert.
Und wenn die Hörstörung jetzt wechselt, also mal vorhanden ist und dann wieder für einige Zeit verschwindet, können viele Sprachlaute die sprachverarbeitenden Rindenfelder nicht mit der für Sprachlernen erforderlichen zeitlichen Konstanz und Signalqualität erreichen. Wir sagen: das Langzeithörvermögen und die Jahreshörbilanz ist eingeschränkt (Schönweiler 1998).
Noch schlimmer wird es, wenn jetzt noch Störgeräusche hinzukommen, mit denen im Alltag ständig zu rechnen ist. Dann werden weitere Formanten akustisch verdeckt, z.B. für die Konsonanten p, h und g. Auch diese Formanten liegen dann unterhalb der Wahrnehmungsschwelle und können nicht korrekt erlernt werden.
Bei Schalleitungsschwerhörigkeiten ist im Gegensatz zu Schallempfindungsschwerhörigkeiten (z.B. Innenohrschwerhörigkeiten) zu bedenken, daß Eigengeräusche durch Kauen, Schlucken und Atmung über Knochenleitung das Innenohr ungemindert erreichen, während die Sprache aus der Umgebung um 15-30 dB gedämpft wird. Und so vermindern Schalleitungsschwerhörigkeiten den Signal-Störgeräuschabstand ein weiteres Mal, was aus einem Audiogramm überhaupt nicht hervorgeht. Schalleitungsschwerhörigkeiten sind also schlimmer als viele meinen.
Für die lexikalische Ebene bedeuten Schalleitungsschwerhörigkeiten, daß Kinder neue Worte und Begriffe aus eine Entfernung nicht mehr ausreichend oft und in ausreichender Signalqualität mitbekommen und auch nicht in den Wortschatz aufnehmen. Für die grammatikalische Sprachebene bedeuten Schalleitungsschwerhörigkeiten ein Nichtwahrnehmen unbetonter und deshalb zu leiser Endungen. So kann sich ein Dysgrammatismus entwickeln. Die semantische und pragmatische Ebene kann gestört werden, wenn der Kontext der sprachlichen Umgebung fehlerhaft wahrgenommen wird. Deshalb ist die Behandlung geringgradiger, wechselnder und wechselseitiger Hörstörungen bei Kindern dringend erforderlich.
Da MFS überwiegend sich entwickelnde Kindern betreffen und nicht Erwachsene, arbeiten wir im Prinzip immer gegen die Zeit. Deshalb sollte man nicht zu lange mit konservativen Behandlungsversuchen vergeuden, wenn sie nicht zum Dauererfolg führen. Darum empfehlen wir eine konsequente, auch operative Sanierung der Mittelohrbelüftung, besonders, wenn die Kinder schon sprachgestört sind.
Dazu gehören: die Entfernung der Rachenmandel (Adenotomie, ausgenommen Kinder mit Gaumenspalten!), die Paracentese und ggf. die Einlage von Paukenröhrchen. Eine Entfernung der Gaumenmandeln (Tonsillektomie) wird besonders dann erforderlich, wenn der sog. innere Funktionskreis gestört ist und die Gaumenmandeln ein Artikulationshindernis für palatale und velare Konsonanten darstellen (z.B. k, ch, j, r).
Um es nochmal auf den Punkt zu bringen: MFS führen führen nicht nur zu Sprechstörungen und anderen Störungen, die sonst im Vordergrund stehen, sondern durch Einschränkungen der velaren und pharyngealen Motorik auch zu einer gestörten Mittelohrbelüftung mit wechselnden und wechselseitigen Schalleitungsschwerhörigkeiten. Über diesen "Umweg" lassen sich zumindest bei einem Teil der Kinder (um 6 %) zusätzlich zu Sprechstörungen vorhandene Sprachstörungen schlüssig erklären.
Myofunktionelle Störungen kündigen sich oft schon im Säuglings- oder Kleinkindalter an. Und deshalb sollten sie so früh wie möglich erkannt und behandelt werden, um nachfolgende Hör- und Sprachentwicklungsstörungen zu vermeiden. Dazu können Phoniater und Pädaudiologen durch ihr Wissen um die geschilderten Zusammenhänge und ihre besondere Erfahrung mit kindgerechten endoskopischen, audiometrischen, sprech- und sprachbefundlichen Verfahren beitragen.
- Kiefer und Mund sind überwiegend geöffnet, die Kinder atmen meist durch den Mund, auch im Schlaf.
- Die Zunge liegt zwischen den Frontzähnen im gleichzeitig geöffneten Kiefer.
- Die Lippen sind feucht und glänzend häufig.
- Die Lippen sind wulstig verdickt.
- Die Oberlippe weist einen Bogen nach oben hin, d.h. zur Nase, auf.
- Die Unterlippe ist etwas nach unten umgeschlagen.
- Die Kinder haben schädliche Angewohnheiten (sog. Habits), wie z.B. den ständigen Gebrauch eines Schnullers, Daumenlutschen, Lippenbeißen oder Nägelkauen.
Wichtigste negative Folgeerscheinungen sind (Tränkmann 1997):
- Störungen des Zahnwachstums (z.B. schief)
- Störungen des Zahnwechsels (z.B. verzögert)
- Bleibende Zähne finden keinen Platz im Kiefer und müssen gezogen werden.
- Störungen des Kieferwachstums, die mit kieferorthopädischen Geräten behandelt werden müssen (z.B. Klammer, Brackets, Bänder)
Weil die betroffene Motorik maßgeblich an der Sprachlautformung, d.h. an der Bildung von Vokalen und Konsonanten, beteiligt ist, haben Kinder mit MFS häufig phonetische Störungen. Darunter versteht man Aussprachestörungen bzw. Sprechstörungen. Bei Störung der Zungenmotorik wäre z.B. ein Lispeln (Sigmatismus) zu erwarten (Bigenzahn 1995).
Neu ist die Erkenntnis, daß MFS unter Umständen auch Sprachstörungen, also Störungen mehrerer sprachlicher Ebenen verursachen können, z.B. Sprechstörung plus Störung des Satzbaus plus Fehler der Grammatik plus eingeschränkter Wortschatz Schönweiler 1999, 2000). Solche Störungen lassen sich nicht wie die phonetischen Störungen mit direktem Bezug zur gestörten orofazialen und oropharyngealen Motorik erklären, sondern über den Umweg einer leichten Hörstörung. Diese Hörstörung entsteht durch Tubenbelüftungs-störungen bzw. Mittelohrbelüftungsstörungen mit und ohne Paukenergüsse (Abb.1).
 Abb.1: Ohrmikroskopische Befunde bei annähernd normalem Trommelfell (links) und "Paukenerguß" (rechts), eine sichtbare Schleimbildung im Mittelohr. Sie erkennen die gegenüber einem normalen Trommelfell gelbliche Verfärbung, die ereiterten und deshalb sichtbaren Gefäße und die Vorwölbung des Trommelfells. Ein Paukenerguß dämpft die akustischen Schwingungen von Sprachinformation ganz erheblich.
Diese lassen sich natürlich durch eine gestörte velare und pharyngeale Motorik zwanglos erklären. Tubenbelüftungsstörungen bzw. Mittelohrbelüftungsstörungen dämpfen die akustischen Schwingungen der Sprache (Abb.2). Bei einer Impedanzkurve Typ B, ein abgeflachter Kurvenverlauf, der in der Regel einem Paukenerguß entspricht, müssen wir von einem mittleren Hörverlust von 31 dB ausgehen (Schönweiler 1998). Das entspricht recht genau einem Hörverlust, den Sie bei (z.B. mit Fingern) fest verschlossenen Gehörgängen erleben können (selbst ausprobieren!). Impedanzkurven Typ C1 und C2, entsprechen einem eingezogenen Trommelfell, verursachen immer noch eine Hörstörung von 17-21 dB. Das können Sie sich vorstellen, wenn Sie Ihre Gehörgänge leicht verschließen.
Abb.1: Ohrmikroskopische Befunde bei annähernd normalem Trommelfell (links) und "Paukenerguß" (rechts), eine sichtbare Schleimbildung im Mittelohr. Sie erkennen die gegenüber einem normalen Trommelfell gelbliche Verfärbung, die ereiterten und deshalb sichtbaren Gefäße und die Vorwölbung des Trommelfells. Ein Paukenerguß dämpft die akustischen Schwingungen von Sprachinformation ganz erheblich.
Diese lassen sich natürlich durch eine gestörte velare und pharyngeale Motorik zwanglos erklären. Tubenbelüftungsstörungen bzw. Mittelohrbelüftungsstörungen dämpfen die akustischen Schwingungen der Sprache (Abb.2). Bei einer Impedanzkurve Typ B, ein abgeflachter Kurvenverlauf, der in der Regel einem Paukenerguß entspricht, müssen wir von einem mittleren Hörverlust von 31 dB ausgehen (Schönweiler 1998). Das entspricht recht genau einem Hörverlust, den Sie bei (z.B. mit Fingern) fest verschlossenen Gehörgängen erleben können (selbst ausprobieren!). Impedanzkurven Typ C1 und C2, entsprechen einem eingezogenen Trommelfell, verursachen immer noch eine Hörstörung von 17-21 dB. Das können Sie sich vorstellen, wenn Sie Ihre Gehörgänge leicht verschließen.
 Abb.2: Verteilung der Hörverluste für verschiedene Mittelohrimpedanzbefunde, nach Schönweiler und Mitarb. [1998].
m = mittlerer Hörverlust. Kurven: Typ A = normale Impedanz oder leichter Unterdruck bis 150 daPa, Typ B = flacher Kurvenverlauf (spricht für Sekret im Mittelohr), Typ C1 = mäßiger Unterdruck im Mittelohr bis maximal 150 daPa,
Typ C2 = starker Unterdruck im Mittelohr über 150 daPa (daPa = Deka-Pascal, eine SIEinheit für Luftdruck)
Abb.2: Verteilung der Hörverluste für verschiedene Mittelohrimpedanzbefunde, nach Schönweiler und Mitarb. [1998].
m = mittlerer Hörverlust. Kurven: Typ A = normale Impedanz oder leichter Unterdruck bis 150 daPa, Typ B = flacher Kurvenverlauf (spricht für Sekret im Mittelohr), Typ C1 = mäßiger Unterdruck im Mittelohr bis maximal 150 daPa,
Typ C2 = starker Unterdruck im Mittelohr über 150 daPa (daPa = Deka-Pascal, eine SIEinheit für Luftdruck)Was bedeutet das z.B. für die phonologische Sprachebene? Dazu ein Gedankenexperiment: Stellen Sie sich eine typische Schalleitungsschwerhörigkeit mit einer Knochenleitungs-Luftleitungsdifferenz von nur 20 dB vor (Abb.3). Dabei können die Formanten einiger Sprachlaute (im Beispiel k, f und s) bereits unterhalb der Hörschwelle liegen. Sie werden überhaupt nicht wahrgenommen und folglich nicht korrekt erlernt.
 Abb.3: Vokal- und Konsonantformanten der deutschen Sprache, modifiziert nach Northern & Downs [1984]. Bei geringgradiger Schwerhörigkeit liegen wichtige Sprachformanten (z.B. k, f und s) permanent unterhalb der Hörschwelle und werden nicht wahrgenommen. Bei zusätzlichen Störgeräuschen werden weitere Formanten (z.B. für die Konsonanten p, h und g) maskiert.
Abb.3: Vokal- und Konsonantformanten der deutschen Sprache, modifiziert nach Northern & Downs [1984]. Bei geringgradiger Schwerhörigkeit liegen wichtige Sprachformanten (z.B. k, f und s) permanent unterhalb der Hörschwelle und werden nicht wahrgenommen. Bei zusätzlichen Störgeräuschen werden weitere Formanten (z.B. für die Konsonanten p, h und g) maskiert.Und wenn die Hörstörung jetzt wechselt, also mal vorhanden ist und dann wieder für einige Zeit verschwindet, können viele Sprachlaute die sprachverarbeitenden Rindenfelder nicht mit der für Sprachlernen erforderlichen zeitlichen Konstanz und Signalqualität erreichen. Wir sagen: das Langzeithörvermögen und die Jahreshörbilanz ist eingeschränkt (Schönweiler 1998).
Noch schlimmer wird es, wenn jetzt noch Störgeräusche hinzukommen, mit denen im Alltag ständig zu rechnen ist. Dann werden weitere Formanten akustisch verdeckt, z.B. für die Konsonanten p, h und g. Auch diese Formanten liegen dann unterhalb der Wahrnehmungsschwelle und können nicht korrekt erlernt werden.
Bei Schalleitungsschwerhörigkeiten ist im Gegensatz zu Schallempfindungsschwerhörigkeiten (z.B. Innenohrschwerhörigkeiten) zu bedenken, daß Eigengeräusche durch Kauen, Schlucken und Atmung über Knochenleitung das Innenohr ungemindert erreichen, während die Sprache aus der Umgebung um 15-30 dB gedämpft wird. Und so vermindern Schalleitungsschwerhörigkeiten den Signal-Störgeräuschabstand ein weiteres Mal, was aus einem Audiogramm überhaupt nicht hervorgeht. Schalleitungsschwerhörigkeiten sind also schlimmer als viele meinen.
Für die lexikalische Ebene bedeuten Schalleitungsschwerhörigkeiten, daß Kinder neue Worte und Begriffe aus eine Entfernung nicht mehr ausreichend oft und in ausreichender Signalqualität mitbekommen und auch nicht in den Wortschatz aufnehmen. Für die grammatikalische Sprachebene bedeuten Schalleitungsschwerhörigkeiten ein Nichtwahrnehmen unbetonter und deshalb zu leiser Endungen. So kann sich ein Dysgrammatismus entwickeln. Die semantische und pragmatische Ebene kann gestört werden, wenn der Kontext der sprachlichen Umgebung fehlerhaft wahrgenommen wird. Deshalb ist die Behandlung geringgradiger, wechselnder und wechselseitiger Hörstörungen bei Kindern dringend erforderlich.
Da MFS überwiegend sich entwickelnde Kindern betreffen und nicht Erwachsene, arbeiten wir im Prinzip immer gegen die Zeit. Deshalb sollte man nicht zu lange mit konservativen Behandlungsversuchen vergeuden, wenn sie nicht zum Dauererfolg führen. Darum empfehlen wir eine konsequente, auch operative Sanierung der Mittelohrbelüftung, besonders, wenn die Kinder schon sprachgestört sind.
Dazu gehören: die Entfernung der Rachenmandel (Adenotomie, ausgenommen Kinder mit Gaumenspalten!), die Paracentese und ggf. die Einlage von Paukenröhrchen. Eine Entfernung der Gaumenmandeln (Tonsillektomie) wird besonders dann erforderlich, wenn der sog. innere Funktionskreis gestört ist und die Gaumenmandeln ein Artikulationshindernis für palatale und velare Konsonanten darstellen (z.B. k, ch, j, r).
Um es nochmal auf den Punkt zu bringen: MFS führen führen nicht nur zu Sprechstörungen und anderen Störungen, die sonst im Vordergrund stehen, sondern durch Einschränkungen der velaren und pharyngealen Motorik auch zu einer gestörten Mittelohrbelüftung mit wechselnden und wechselseitigen Schalleitungsschwerhörigkeiten. Über diesen "Umweg" lassen sich zumindest bei einem Teil der Kinder (um 6 %) zusätzlich zu Sprechstörungen vorhandene Sprachstörungen schlüssig erklären.
Myofunktionelle Störungen kündigen sich oft schon im Säuglings- oder Kleinkindalter an. Und deshalb sollten sie so früh wie möglich erkannt und behandelt werden, um nachfolgende Hör- und Sprachentwicklungsstörungen zu vermeiden. Dazu können Phoniater und Pädaudiologen durch ihr Wissen um die geschilderten Zusammenhänge und ihre besondere Erfahrung mit kindgerechten endoskopischen, audiometrischen, sprech- und sprachbefundlichen Verfahren beitragen.
Literatur
- Garliner D. Myofunktionelle Therapie in der Praxis; gestörtes Schluckverhalten, gestörte Gesichtsmuskulatur und die Folgen- Diagnose, Planung und Durchführung der Behandlung. München: Verlag zahnärztliches Schrifttum (Karteidienst-Verlag Willi Schmitt), 1982
- Tränkmann J. Ätiologie, Genese und Morphologie dyskinesiebedingter Dysgnathien. Sprache Stimme Gehör 1997; 21: 152-160
- Bigenzahn W. Orofaziale Dysfunktionen im Kindesalter. Grundlagen, Klinik, Ätiologie, Diagnostik und Therapie. Stuttgart: Georg Thieme Verlag, 1995
- Schönweiler R, Radü HJ, Ptok M. A cross-sectional study on speech and language outcome of children having normal hearing, mild fluctuating conductive hearing loss of bilateral profound hearing loss. Int. J. Pediatr. Otorhinolaryngol. 1998; 44: 251-258
- Schönweiler R, Lisson JA, Schönweiler B, Eckardt A, Ptok M, Tränkmann J, Hausamen JE. A retrospective study of hearing, speech, and language function in children with clefts following palatoplasty and veloplasty precedures at 18-24 months of age. Int. J. Pediatr. Otorhinolaryngol. 1999; 50: 205-217
- Schönweiler R, Schönweiler B, Radü HJ, Ptok M. Myofunktionelle Störungen und deren mögliche Auswirkungen auf die Hör- und Sprachentwicklung. Sprache Stimme Gehör 2000, im Druck
Stottern
 | "Mein Kind stottert - was kann ich tun?" (Helge S. Johannsen, Andrea Häge und Dieter Rommel) |
Was ist Stottern? Stottern ist eine auffällig häufige Unterbrechung im Redefluß.
Mit "auffallend häufig" soll verdeutlicht werden, daß nahezu jeder Sprecher Unterbrechungen hat, aber nur in einem Ausmaß, daß der Zuhörer diese nicht als Ausdruck eines Stotterns wertet, sondern eher als Zeichen einer Unsicherheit des Sprechers gerade in dieser Situation. Die Häufigkeit solcher Sprechunflüssigkeiten, die der Zuhörer noch als normal bewertet, ist ganz entscheidend vom Alter des Sprechers abhängig. Bei sehr jungen Sprechern, also zwei-, drei- und vierjährigen Kindern, werden mehr Unterbrechungen in Form von Wort- und Satzteilwiederholungen sowie Satzabbrüchen neuen Formulierungsversuchen akzeptiert als bei älteren Kindern, Jugendlichen und Erwachsenen.
Da etwa 80 % aller Kinder eine mehr oder weniger lange Phase von Entwicklungsunflüssigkeiten (= physiologisches Stottern) von wenigen Wochen, mehreren Monaten oder gar zwei bis drei Jahren durchmachen, von diesen aber nur etwa 5 % einen Verlauf in ein chronisches Stottern aufweisen, von denen wiederum noch vier im späteren Kindes-, Jugendlichen- oder frühen Erwachsenenalter flüssig werden, stellt sich bei jedem unflüssig sprechenden Kind zuerst die Frage, ob es nur ein Entwicklungsstottern hat oder ob ein überdauernder chronischer Verlauf droht. Für diese wichtige Entscheidung können von Nichtfachleuten - Eltern, Haus- und Kinderärzte - folgende Bedingungen herangezogen werden, wobei zu gelten hat, daß, wenn eine oder mehrere dieser Bedingungen bei einem Kind zutreffen, ein Spezialist für Kinderstottern - Phoniater, Logopäde, Sprachheilpädagoge, Psychologe - herangezogen werden sollte:
Sprechen jedoch alle Zeichen für einen chronischen Verlauf, wird er eine ursächliche und damit auch die Inhalte einer Therapie steuernde Diagnostik durchführen. Es ist nämlich heute allen Fachleuten klar, daß es die Ursache des Stotterns nicht gibt, sondern daß Stottern vielfältige (multifaktorielle) Ursachen in verschiedenen Bereichen (multimodal) haben kann, die aber bei jedem Kind ganz individuell und in unterschiedlicher Kombination vorliegen und sich über den zeitlichen Verlauf auch noch ändern können. Solche Ursachen können genetischer Natur sein, sie können in Sprachentwicklungsdefiziten begründet sein, sie können in Störungen der Sprechausführung liegen, sie können aber auch in ungünstigen Sprachvorbildern oder einem stotterfördernden Interaktions- und Gesprächsstil der Familie des unflüssig sprechenden Kindes bestehen.
Aus dieser ausschnitthaften Aufzählung möglicher Ursachen wird überdeutlich, daß die ursachenaufdeckende Diagnostik sehr umfangreich und zeitaufwendig sein muß, zumal sich aus ihr erfolgversprechende, wiederum für jedes Kind individuelle Therapieansätze ergeben. Hat ein Kind Sprach- oder Sprechentwicklungsdefizite, wird die Behandlung dort ansetzen. Eine Familie mit ungünstigem Interaktionsverhalten benötigt darin Hilfestellungen. Wenn solche die Entwicklung flüssigen Sprechens störende Faktoren aufgearbeitet sind oder gar nicht gefunden werden konnten, wird man durchaus auch schon bei einem Vorschulkind mit kindgemäßen Methoden und Inhalten an dessen Stottern direkt arbeiten.
Gegner dieses Vorgehens wenden ein, daß durch eine solchen Frühtherapie beim Kind ein Störungsbewußtsein entsteht, das das Stottern verschlimmert. Fürsprecher des frühen Behandlungsbeginns wie auch wir halten entgegen, daß mit einem solchen Vorgehen die Zahl der Stotterer im späteren Erwachsenenalter deutlich gesenkt werden kann.
Mit "auffallend häufig" soll verdeutlicht werden, daß nahezu jeder Sprecher Unterbrechungen hat, aber nur in einem Ausmaß, daß der Zuhörer diese nicht als Ausdruck eines Stotterns wertet, sondern eher als Zeichen einer Unsicherheit des Sprechers gerade in dieser Situation. Die Häufigkeit solcher Sprechunflüssigkeiten, die der Zuhörer noch als normal bewertet, ist ganz entscheidend vom Alter des Sprechers abhängig. Bei sehr jungen Sprechern, also zwei-, drei- und vierjährigen Kindern, werden mehr Unterbrechungen in Form von Wort- und Satzteilwiederholungen sowie Satzabbrüchen neuen Formulierungsversuchen akzeptiert als bei älteren Kindern, Jugendlichen und Erwachsenen.
Da etwa 80 % aller Kinder eine mehr oder weniger lange Phase von Entwicklungsunflüssigkeiten (= physiologisches Stottern) von wenigen Wochen, mehreren Monaten oder gar zwei bis drei Jahren durchmachen, von diesen aber nur etwa 5 % einen Verlauf in ein chronisches Stottern aufweisen, von denen wiederum noch vier im späteren Kindes-, Jugendlichen- oder frühen Erwachsenenalter flüssig werden, stellt sich bei jedem unflüssig sprechenden Kind zuerst die Frage, ob es nur ein Entwicklungsstottern hat oder ob ein überdauernder chronischer Verlauf droht. Für diese wichtige Entscheidung können von Nichtfachleuten - Eltern, Haus- und Kinderärzte - folgende Bedingungen herangezogen werden, wobei zu gelten hat, daß, wenn eine oder mehrere dieser Bedingungen bei einem Kind zutreffen, ein Spezialist für Kinderstottern - Phoniater, Logopäde, Sprachheilpädagoge, Psychologe - herangezogen werden sollte:
- DAUER. Die Unflüssigkeiten des Kindes dauern länger als 6 Monate an.
- VERLAUF. Das Stottern des Kindes hat sich von zunächst spannungsfreien Wiederholungen zu Blockierungen weiterentwickelt. Es treten Mitbewegungen des Gesichts, des Rumpfes oder der Extremitäten auf.
- ART DER SYMPTOMATIK. Es treten Dehnungen mit Tonhöhen- oder Lautstärkeanstieg und Blockierungen mit sichtbarer Anstrengung auf. Die Eltern bestätigen diese Symptomatik als charakteristisch und häufig beobachtbar.
- REAKTIONEN DES KINDES. Das Kind selbst zeigt deutliche Reaktionen auf seine Redeunflüssigkeiten, z.B. verbal oder durch Abbruch einer Äußerung im Symptom, oder läßt ein Vermeiden bestimmter Laute, Wörter oder Sprechsituationen erkennen.
- SPRACHENTWICKLUNG UND MUNDMOTORIK. Das Kind hat deutliche Defizite in der Sprachentwicklung oder zeigt Auffälligkeiten in der Mundmotorik.
- EINSTELLUNGEN DER ELTERN. Die Eltern äußern die Überzeugung, daß das Stottern sich gefestigt hat und sich nicht mehr von allein zurückbilden wird.
- FAMILIÄRE BELASTUNG. Mindestens ein weiteres Familienmitglied stottert ebenfalls.
Sprechen jedoch alle Zeichen für einen chronischen Verlauf, wird er eine ursächliche und damit auch die Inhalte einer Therapie steuernde Diagnostik durchführen. Es ist nämlich heute allen Fachleuten klar, daß es die Ursache des Stotterns nicht gibt, sondern daß Stottern vielfältige (multifaktorielle) Ursachen in verschiedenen Bereichen (multimodal) haben kann, die aber bei jedem Kind ganz individuell und in unterschiedlicher Kombination vorliegen und sich über den zeitlichen Verlauf auch noch ändern können. Solche Ursachen können genetischer Natur sein, sie können in Sprachentwicklungsdefiziten begründet sein, sie können in Störungen der Sprechausführung liegen, sie können aber auch in ungünstigen Sprachvorbildern oder einem stotterfördernden Interaktions- und Gesprächsstil der Familie des unflüssig sprechenden Kindes bestehen.
Aus dieser ausschnitthaften Aufzählung möglicher Ursachen wird überdeutlich, daß die ursachenaufdeckende Diagnostik sehr umfangreich und zeitaufwendig sein muß, zumal sich aus ihr erfolgversprechende, wiederum für jedes Kind individuelle Therapieansätze ergeben. Hat ein Kind Sprach- oder Sprechentwicklungsdefizite, wird die Behandlung dort ansetzen. Eine Familie mit ungünstigem Interaktionsverhalten benötigt darin Hilfestellungen. Wenn solche die Entwicklung flüssigen Sprechens störende Faktoren aufgearbeitet sind oder gar nicht gefunden werden konnten, wird man durchaus auch schon bei einem Vorschulkind mit kindgemäßen Methoden und Inhalten an dessen Stottern direkt arbeiten.
Gegner dieses Vorgehens wenden ein, daß durch eine solchen Frühtherapie beim Kind ein Störungsbewußtsein entsteht, das das Stottern verschlimmert. Fürsprecher des frühen Behandlungsbeginns wie auch wir halten entgegen, daß mit einem solchen Vorgehen die Zahl der Stotterer im späteren Erwachsenenalter deutlich gesenkt werden kann.
Literatur
- P. Fiedler, R. Standop: Stottern. Ätioloige, Diagnose, Behandlung. Psychologie-Verlags-Union, München, 1992.
- H. Schulze, H.S. Johannsen: Stottern bei Kindern im Vorschulalter. Theorie - Diagnostik - Therapie. Verlag Phoniatrische Ambulanz der Universität Ulm, 1986.
- H. S. Johannsen, H. Schulze (Hrsg.): Praxis der Beratung und Therapie bei kindlichem Stottern. - Werkstattbericht -. Verlag Phoniatrische Ambulanz der Universität Ulm, 1993.
- H. S. Johannsen, L. Springer: Stottern. Phoniatreische Ambulanz der Universität Ulm, 1993
- U. Natke: Stottern. Erkenttnisse, Theorien, Behandlungsmethoden. Huber, Bern, 2000.
- W. Wendlandt. Non-Avoidance-Prinzipien in der Therapie des Stottern. In: M. Grohnfeldt (Hrsg.): Störungen der Redefähigkeit. Handbuch der Sprachtherapie, Bd.5. Edition Marhold, Berlin, 1992, 425-445.
Früherkennung und Audiometrie
 | "Warum ist die Früherkennung, Frühdiagnostik und Frühbehandlung einer angeborenen Schwerhörigkeit für mein Kind so wichtig?" (R. Schönweiler) |
Angeborene, also bereits mit der Geburt bestehende Schwerhörigkeiten werden heute in Deutschland immer noch zu spät, d.h. erst im Alter von etwa 2 1/2 Jahren, entdeckt. In dieser Zeit, von der Geburt bis zum 3. Lebensjahr, lernt das Gehirn besonders intensiv, die Hörinformationen beider Ohren zu verfeinern, zu verschärfen und sinnvoll zu interpretieren. Diese intensive "Hör-Lernphase" nennt man auch "sensible Phase".
Nach dieser Zeit verlangsamt sich das Hör-Lernen deutlich (endet aber nicht). Deshalb, um die sensible Phase möglichst gut auszunutzen, möchte man angeborene Schwerhörigkeiten rasch, nachdem sie entstanden sind, erkennen und behandeln. Die Behandlung von Mittelohrschwerhörigkeiten besteht z.B. in einer medikamentösen Behandlung oder in einem ohrchirurgischen Engriff. Die Behandlung einer Innenohrschwerhörigkeit besteht meist in der Anpassung von Hörgeräten.
Wenn man die sensible Phase ungenutzt verstreichen läßt, verpaßt das Kind wichtige Entwicklungmöglichkeiten, die es nur noch teilweise und mühsam aufholen kann. Um dies aufzuholen, ist eine besonders intensive "Förderung", z.B. als Hörtraining (meist durch Logopäden oder Pädagogen), notwendig. Damit Ihr Kind die notwendigen Entwicklungsschritte der Hör- und Sprachentwicklung zeitgerecht und phasengerecht durchlaufen kann, ist also eine Früherkennung (besser Soforterkennung!) notwendig.
Deshalb wurde in vielen Ländern (z.B. USA, Belgien, Österreich) ein sog. "universelles Hörscreening" aufgebaut. Dies ist eine audiometrische Vorsorgeuntersuchung, die bei allen neugeborenen Kindern innerhalb einer gewissen Zeit, z.B. innerhalb einem Monat nach der Geburt, durchgeführt werden soll. In Deutschland wird dieses Vorsorgesystem gerade in Zusammenarbeit mit dem Bundesgesundheitsamt, Hals-Nasen-Ohrenärzten, Kinderärzten, Gynäkologen und Geburtshelfern aufgebaut.
Beachten Sie bitte: Das Vorsorgesystem "universelles Hörscreening" konzentiert sich derzeit auf Methoden, die nur die häufigsten Arten der Schwerhörigkeit aufdecken kann (z.B. otoakustische Emissionen). Dies sind: 1. Mittelohrschwerhörigkeiten und 2. Schwerhörigkeiten durch Störung der äußeren Haarzellen im Innenohr. Die inneren Haarzellen, der Hörnerv und die Hörbahnen im Gehirn werden nur bei einem sog. zweistufigen Screening berücksichtigt, bei dem im Bedarfsfalle auch Hirnströme gemessen werden. In Deutschland soll deshalb, im Gegensatz zu dem vorgehen in anderen Ländern, ein zweistufiges Screening eingeführt werden. Dennoch: wenn Sie als Eltern unsicher sind, ob Ihr Kind trotz eines guten Screening-Ergebnisses gut hört, sollten Sie eine weitere, noch genauere Untersuchung veranlassen (z.B. beim Phoniater und Pädaudiologen).
Außerdem geben die Vorsorgeuntersuchungen mehr Kinder als schwerhörig an, als es tatsächlich sind. Wenn also Ihr Kind bei dieser Vorsorgeuntersuchung kein gutes Ergebnis hat, bedeutet dies noch nicht sofort, daß es wirklich schwerhörig ist! Dies sollte ein Phoniater und Pädaudiologie dann möglichst rasch nach dem Test genau untersuchen!
Bitte achten Sie darauf, ob man Ihnen mitteilt, daß ein Ohr oder beide Ohren ein gutes Screening-Ergebnis erzielt haben. Oft wird der befund eines nur einseitig normalen Ergebnisses in der Bedeutung für das Hören und Hörenlernen unterbewertet. Beachten Sie bitte, daß Ihr Kind für das Hören im Störgeräusch und für das Richtungsgehör zwei Ohren benötigt, besonders in der Schule. Außerdem: Viele (aber nicht alle) einseitigem Schwerhörigkeiten können entgegen bisheriger Ansicht doch mit einem Hörgerät auf der betroffenen Seite versorgt werden. Deshalb muß man auch einer fraglichen einseitigen Schwerhörigkeit diagnostisch nachgehen.
Durch ein zukünftiges universelles Hörscreening ist davon auszugehen, daß sehr viel mehr schwerhörige Kinder frühzeitiger als bisher entdeckt und entsprechend behandelt werden. Damit ist zu erwarten, daß bei viel mehr Kindern als bisher die Hör- und Sprachentwicklung so gut wie irgendwie möglich verlaufen kann. Deshalb ist das universelle Hörscreening der größte gesundheitspolitische Fortschritt, der in den letzten Jahren erreicht werden konnte!
Nach dieser Zeit verlangsamt sich das Hör-Lernen deutlich (endet aber nicht). Deshalb, um die sensible Phase möglichst gut auszunutzen, möchte man angeborene Schwerhörigkeiten rasch, nachdem sie entstanden sind, erkennen und behandeln. Die Behandlung von Mittelohrschwerhörigkeiten besteht z.B. in einer medikamentösen Behandlung oder in einem ohrchirurgischen Engriff. Die Behandlung einer Innenohrschwerhörigkeit besteht meist in der Anpassung von Hörgeräten.
Wenn man die sensible Phase ungenutzt verstreichen läßt, verpaßt das Kind wichtige Entwicklungmöglichkeiten, die es nur noch teilweise und mühsam aufholen kann. Um dies aufzuholen, ist eine besonders intensive "Förderung", z.B. als Hörtraining (meist durch Logopäden oder Pädagogen), notwendig. Damit Ihr Kind die notwendigen Entwicklungsschritte der Hör- und Sprachentwicklung zeitgerecht und phasengerecht durchlaufen kann, ist also eine Früherkennung (besser Soforterkennung!) notwendig.
Deshalb wurde in vielen Ländern (z.B. USA, Belgien, Österreich) ein sog. "universelles Hörscreening" aufgebaut. Dies ist eine audiometrische Vorsorgeuntersuchung, die bei allen neugeborenen Kindern innerhalb einer gewissen Zeit, z.B. innerhalb einem Monat nach der Geburt, durchgeführt werden soll. In Deutschland wird dieses Vorsorgesystem gerade in Zusammenarbeit mit dem Bundesgesundheitsamt, Hals-Nasen-Ohrenärzten, Kinderärzten, Gynäkologen und Geburtshelfern aufgebaut.
Beachten Sie bitte: Das Vorsorgesystem "universelles Hörscreening" konzentiert sich derzeit auf Methoden, die nur die häufigsten Arten der Schwerhörigkeit aufdecken kann (z.B. otoakustische Emissionen). Dies sind: 1. Mittelohrschwerhörigkeiten und 2. Schwerhörigkeiten durch Störung der äußeren Haarzellen im Innenohr. Die inneren Haarzellen, der Hörnerv und die Hörbahnen im Gehirn werden nur bei einem sog. zweistufigen Screening berücksichtigt, bei dem im Bedarfsfalle auch Hirnströme gemessen werden. In Deutschland soll deshalb, im Gegensatz zu dem vorgehen in anderen Ländern, ein zweistufiges Screening eingeführt werden. Dennoch: wenn Sie als Eltern unsicher sind, ob Ihr Kind trotz eines guten Screening-Ergebnisses gut hört, sollten Sie eine weitere, noch genauere Untersuchung veranlassen (z.B. beim Phoniater und Pädaudiologen).
Außerdem geben die Vorsorgeuntersuchungen mehr Kinder als schwerhörig an, als es tatsächlich sind. Wenn also Ihr Kind bei dieser Vorsorgeuntersuchung kein gutes Ergebnis hat, bedeutet dies noch nicht sofort, daß es wirklich schwerhörig ist! Dies sollte ein Phoniater und Pädaudiologie dann möglichst rasch nach dem Test genau untersuchen!
Bitte achten Sie darauf, ob man Ihnen mitteilt, daß ein Ohr oder beide Ohren ein gutes Screening-Ergebnis erzielt haben. Oft wird der befund eines nur einseitig normalen Ergebnisses in der Bedeutung für das Hören und Hörenlernen unterbewertet. Beachten Sie bitte, daß Ihr Kind für das Hören im Störgeräusch und für das Richtungsgehör zwei Ohren benötigt, besonders in der Schule. Außerdem: Viele (aber nicht alle) einseitigem Schwerhörigkeiten können entgegen bisheriger Ansicht doch mit einem Hörgerät auf der betroffenen Seite versorgt werden. Deshalb muß man auch einer fraglichen einseitigen Schwerhörigkeit diagnostisch nachgehen.
Durch ein zukünftiges universelles Hörscreening ist davon auszugehen, daß sehr viel mehr schwerhörige Kinder frühzeitiger als bisher entdeckt und entsprechend behandelt werden. Damit ist zu erwarten, daß bei viel mehr Kindern als bisher die Hör- und Sprachentwicklung so gut wie irgendwie möglich verlaufen kann. Deshalb ist das universelle Hörscreening der größte gesundheitspolitische Fortschritt, der in den letzten Jahren erreicht werden konnte!
 | "Was sind otoakustische Emissionen?" (A. Lamprecht-Dinnesen) |
Bei otoakustischen Emissionen ( Abkürzung OAE ) handelt es sich um Schallsignale, die beim Hörvorgang im Innenohr entstehen und über das Mittelohr und den Gehörgang nach außen abgestrahlt werden. Sie sind wahrscheinlich auf Bewegungen der Sinneszellen im Innenohr, der sog. Haarzellen, zurückzuführen und dienen möglicherweise der Schallverstärkung.
Über eine Gehörgangssonde können otoakustische Emissionen mit einem Miniaturmikrophon aufgenommen, verstärkt und mit Hilfe eines Mittelungsverfahrens registriert werden. Diese Messung ist schmerzfrei und dauert nur wenige Minuten je Ohr. Sie kann bereits bei Neugeborenen eingesetzt werden. Die Methode der OAE-Messung wird u.a. beim Neugeborenen-Hörscreening eingesetzt. Die otoakustischen Emissionen fehlen bei einer Innenohrschwerhörigkeit mit Schädigung der äußeren Haarzellen, aber auch bei einer Störung des Schalltransportes, z. B. durch einen Mittelohrerguß. Bei zentral bedingter Schwerhörigkeit (z. B. Schädigung des Hörnerven oder der Hörbahn) bleiben sie erhalten. Man unterscheidet spontane OAE, die ohne vorherige Beschallung auftreten, und OAE, die durch Beschallung ausgelöst werden (transitorische OAE bzw. TEOAE durch einen kurzen Klick-Reiz, Distorsionsprodukt-OAE bzw. DPOAE durch sich überlagernde Dauertöne).
Über eine Gehörgangssonde können otoakustische Emissionen mit einem Miniaturmikrophon aufgenommen, verstärkt und mit Hilfe eines Mittelungsverfahrens registriert werden. Diese Messung ist schmerzfrei und dauert nur wenige Minuten je Ohr. Sie kann bereits bei Neugeborenen eingesetzt werden. Die Methode der OAE-Messung wird u.a. beim Neugeborenen-Hörscreening eingesetzt. Die otoakustischen Emissionen fehlen bei einer Innenohrschwerhörigkeit mit Schädigung der äußeren Haarzellen, aber auch bei einer Störung des Schalltransportes, z. B. durch einen Mittelohrerguß. Bei zentral bedingter Schwerhörigkeit (z. B. Schädigung des Hörnerven oder der Hörbahn) bleiben sie erhalten. Man unterscheidet spontane OAE, die ohne vorherige Beschallung auftreten, und OAE, die durch Beschallung ausgelöst werden (transitorische OAE bzw. TEOAE durch einen kurzen Klick-Reiz, Distorsionsprodukt-OAE bzw. DPOAE durch sich überlagernde Dauertöne).
 | "Was sind evozierte Potentiale?" (F. Rosanowski) |
Nach einem kurzen Schallreiz wird die elektrische Aktivität des Hörnerven und des Gehirns für eine gewisse Zeit verändert. Die Spannungsänderung kann an der Kopfhaut mit Elektroden gemessen werden, ähnlich wie die Herzströme beim EKG. Man spricht von der ERA, d.h. Elektrische Reaktionsaudiometrie, oder auch von AEP ("auditorisch evozierte Potentiale").
Je nach dem Zeitpunkt des Auftretens nach dem Schallreiz werden frühe, mittlere und späte Spannungsschwankungen ("Potentiale") unterschieden. Für Höruntersuchungen haben im wesentlichen nur die frühen und selten die späten Potentiale eine Bedeutung. Die Messung der frühen Potentiale heißt abgekürzt BERA, die der späten CERA. Beide Verfahren sind insofern objektive Hörtests, als sie nicht auf die aktive Mitarbeit der untersuchten Person angewiesen sind. Die BERA kann auch im Schlaf oder in Narkose gemessen werden. Dies ist besonders günstig für die Untersuchung von Säuglingen und Kleinkindern, bei denen die Ergebnisse "normaler" subjektiver Hörtests vom individuellen Entwicklungsalter abhängen, das manchmal nicht genau gekannt ist. Die Gesamtuntersuchungszeit beträgt etwa 45 Minuten. Die BERA und CERA ist für die untersuchte Person nicht schmerzhaft.
Bei der ERA-Untersuchung werden Schallreize unterschiedlicher Lautstärke über einen Kopfhörer vorgespielt. Die Spannungsschwankungen des Gehirns sind von der Lautstärke des Schallreizes abhängig. Sie können bis nahe an die Hörschwelle gemessen werden, d.h. sie erlauben eine sehr sichere Abschätzung der Hörschwelle. Allerdings: die Potentialschwelle ist nicht identisch der der Hörschwelle, jedoch: sie kommt ihr meistens sehr nahe! Und es gibt noch eine Schwierigkeit der ERA, gerade bei Säuglingen und Kleinkindern: Aus bestimmten methodischen Gründen kann aus fehlenden Potentialen aber nicht geschlossen werden, daß das untersuchte Ohr "taub" ist! Die Interpretation der ERA bei Kindern sollte deshalb durch erfahrene Fachärzte erfolgen.
Meist wird die BERA mit Klickreizen durchgeführt. Ein methodischer Nachteil der BERA mit Klickreizen ist die eingeschränkte Tonhöhenspezifität, d.h. daß das Hörvermögen im wesentlichen nur "im Ganzen" abgeschätzt werden kann. Mit der Verwendung von Tonreizen bei BERA oder CERA hingegen können die Potentiale tonhöhenspezifisch untersucht werden; die BERA ist im Wachzustand, im Schlaf und in Narkose ableitbar, die CERA ist nur im Wachzustand ableitbar.
Die CERA bietet den Vorteil, daß auch höhere Funktionen des Hörvermögens untersucht werden können, z.B. bestimmte Aspekte bei Sprachverständnis- und Wahrnehmungsstörungen. Diese Fragestellungen werden in spezialisierten Abteilungen für Phoniatrie und Pädaudiologie beantwortet. Insgesamt haben die evozierten Potentiale bei der objektiven Untersuchung des Hörvermögens und des Sprachverstehens einen so hohen Stellenwert, daß sie in der Phoniatrie und Pädaudiologie zur Routinediagnostik gehören.
Je nach dem Zeitpunkt des Auftretens nach dem Schallreiz werden frühe, mittlere und späte Spannungsschwankungen ("Potentiale") unterschieden. Für Höruntersuchungen haben im wesentlichen nur die frühen und selten die späten Potentiale eine Bedeutung. Die Messung der frühen Potentiale heißt abgekürzt BERA, die der späten CERA. Beide Verfahren sind insofern objektive Hörtests, als sie nicht auf die aktive Mitarbeit der untersuchten Person angewiesen sind. Die BERA kann auch im Schlaf oder in Narkose gemessen werden. Dies ist besonders günstig für die Untersuchung von Säuglingen und Kleinkindern, bei denen die Ergebnisse "normaler" subjektiver Hörtests vom individuellen Entwicklungsalter abhängen, das manchmal nicht genau gekannt ist. Die Gesamtuntersuchungszeit beträgt etwa 45 Minuten. Die BERA und CERA ist für die untersuchte Person nicht schmerzhaft.
Bei der ERA-Untersuchung werden Schallreize unterschiedlicher Lautstärke über einen Kopfhörer vorgespielt. Die Spannungsschwankungen des Gehirns sind von der Lautstärke des Schallreizes abhängig. Sie können bis nahe an die Hörschwelle gemessen werden, d.h. sie erlauben eine sehr sichere Abschätzung der Hörschwelle. Allerdings: die Potentialschwelle ist nicht identisch der der Hörschwelle, jedoch: sie kommt ihr meistens sehr nahe! Und es gibt noch eine Schwierigkeit der ERA, gerade bei Säuglingen und Kleinkindern: Aus bestimmten methodischen Gründen kann aus fehlenden Potentialen aber nicht geschlossen werden, daß das untersuchte Ohr "taub" ist! Die Interpretation der ERA bei Kindern sollte deshalb durch erfahrene Fachärzte erfolgen.
Meist wird die BERA mit Klickreizen durchgeführt. Ein methodischer Nachteil der BERA mit Klickreizen ist die eingeschränkte Tonhöhenspezifität, d.h. daß das Hörvermögen im wesentlichen nur "im Ganzen" abgeschätzt werden kann. Mit der Verwendung von Tonreizen bei BERA oder CERA hingegen können die Potentiale tonhöhenspezifisch untersucht werden; die BERA ist im Wachzustand, im Schlaf und in Narkose ableitbar, die CERA ist nur im Wachzustand ableitbar.
Die CERA bietet den Vorteil, daß auch höhere Funktionen des Hörvermögens untersucht werden können, z.B. bestimmte Aspekte bei Sprachverständnis- und Wahrnehmungsstörungen. Diese Fragestellungen werden in spezialisierten Abteilungen für Phoniatrie und Pädaudiologie beantwortet. Insgesamt haben die evozierten Potentiale bei der objektiven Untersuchung des Hörvermögens und des Sprachverstehens einen so hohen Stellenwert, daß sie in der Phoniatrie und Pädaudiologie zur Routinediagnostik gehören.
Schwerhörige Kinder
 | "Soll mein Kind in das Deutsche Zentralregister für kindliche Hörstörungen aufgenommen werden?" (U. Finckh) |
1994 wurde das Deutsche Zentralregister für kindliche Hörstörungen (DZH) mit Sitz in Berlin ins Leben gerufen. Seit 1996 werden dort bundesweit erhobene Daten hörgestörter Kinder gesammelt und ausgewertet. Bis zum 31.12.1999 wurden etwa 3500 Datensätze in das Register aufgenommen.
Voraussetzung für die Datenübermittlung ist eine Einverständniserklärung der Eltern. Die meisten phoniatrisch-pädaudiologischen Fachabteilungen und viele weitere Einrichtungen, darunter auch eine wachsende Anzahl niedergelassener Ärzte, beteiligen sich an der Datenerhebung für das DZH. Es ist es gut möglich, dass Sie vom behandelnden Arzt darauf angesprochen werden, ob Sie einer Aufnahme Ihres Kindes in das DZH zustimmen würden. Sie erhalten in diesem Fall ein ausführliches Informationsblatt und werden gebeten, eine Einverständniserklärung zu unterschreiben, die Sie jedoch jederzeit widerrufen können. Außerdem muss Ihr Kind mit Erreichen des 18. Lebensjahres dem Verbleib seiner Daten im DZH zustimmen.
Unmittelbar nach der Eingabe der Daten in die Register-Datenbank werden die persönlichen Daten (Name und Adresse) von den medizinischen Daten getrennt und unter Verschluss genommen. Die veröffentlichten Auswertungen lassen keinerlei Rückschlüsse auf einzelne Patienten zu. Die Daten des DZH dürfen nicht an Dritte weitergegeben werden, die Einhaltung der datenschutzrechtlichen Bestimmungen wird vom Berliner Datenschutzbeauftragten kontrolliert.
Die Daten des DZH sollen dazu beitragen, viele offene Fragen über kindliche Hörstörungen zu beantworten. In besonderen Fällen kann auf die separat aufbewahrten Adressdaten zurückgegriffen werden, um in Zusammenarbeit mit der behandelnden Einrichtung gezielte Informationen über neue Diagnostik- oder Therapiemöglichkeiten an bestimmte Patienten weitergeben zu können. Eine Liste der bisherigen Veröffentlichungen des DZH findet sich auf der DZH-Homepage unter http://www.medizin.fu-berlin.de/audio/DZH.html. Selbstverständlich stehen die Mitarbeiterinnen des DZH bei speziellen Fragen auch für Auskünfte am Telefon, per Post oder per Email zur Verfügung.
Voraussetzung für die Datenübermittlung ist eine Einverständniserklärung der Eltern. Die meisten phoniatrisch-pädaudiologischen Fachabteilungen und viele weitere Einrichtungen, darunter auch eine wachsende Anzahl niedergelassener Ärzte, beteiligen sich an der Datenerhebung für das DZH. Es ist es gut möglich, dass Sie vom behandelnden Arzt darauf angesprochen werden, ob Sie einer Aufnahme Ihres Kindes in das DZH zustimmen würden. Sie erhalten in diesem Fall ein ausführliches Informationsblatt und werden gebeten, eine Einverständniserklärung zu unterschreiben, die Sie jedoch jederzeit widerrufen können. Außerdem muss Ihr Kind mit Erreichen des 18. Lebensjahres dem Verbleib seiner Daten im DZH zustimmen.
Unmittelbar nach der Eingabe der Daten in die Register-Datenbank werden die persönlichen Daten (Name und Adresse) von den medizinischen Daten getrennt und unter Verschluss genommen. Die veröffentlichten Auswertungen lassen keinerlei Rückschlüsse auf einzelne Patienten zu. Die Daten des DZH dürfen nicht an Dritte weitergegeben werden, die Einhaltung der datenschutzrechtlichen Bestimmungen wird vom Berliner Datenschutzbeauftragten kontrolliert.
Die Daten des DZH sollen dazu beitragen, viele offene Fragen über kindliche Hörstörungen zu beantworten. In besonderen Fällen kann auf die separat aufbewahrten Adressdaten zurückgegriffen werden, um in Zusammenarbeit mit der behandelnden Einrichtung gezielte Informationen über neue Diagnostik- oder Therapiemöglichkeiten an bestimmte Patienten weitergeben zu können. Eine Liste der bisherigen Veröffentlichungen des DZH findet sich auf der DZH-Homepage unter http://www.medizin.fu-berlin.de/audio/DZH.html. Selbstverständlich stehen die Mitarbeiterinnen des DZH bei speziellen Fragen auch für Auskünfte am Telefon, per Post oder per Email zur Verfügung.
 | "Was muß ich über Hörgeräte und andere technische Hörhilfen wissen?" (V. Uttenweiler) |
Ein Hörgerät ist ein technisches Hilfsmittel zur Verstärkung akustischer Information, z.B. Sprache, Musik oder Geräusche. Es wird vorrangig bei Hörstörungen, die im Innenohr entstanden sind, eingesetzt. Ausnahmsweise kommt es auch bei chronischen, medikamentös oder operativ nicht behandelbaren Störungen im Gehörgangs- und Mittelohrbereich zum Einsatz. Es gibt Geräte, die hinter dem Ohr, in der Ohrmuschel und selten im Gehörgang getragen werden. Bei bestimmten Erkrankungen ist es notwendig, das Hörgerät an den Schädelknochen hinter dem Ohr anzukoppeln. Neuerdings gibt es bei Erwachsenen auch die Möglichkeit, das Hörgerät operativ in den Knochen hinter dem Ohr einzupflanzen, so daß es von außen nicht sichtbar ist.
Die technischen Möglichkeiten und damit auch die Funktion der Hörgeräte sind sehr unterschiedlich. Die Ursache und das Ausmaß der Hörstörung entscheidet darüber, welcher Hörgerätetyp zur Anwendung kommt. Es bedarf viel Wissen und Erfahrung, das richtige Gerät auszuwählen. Voraussetzungen für eine optimale Hörgeräteanpassung, insbesondere beim Kind, sind eine richtige Einschätzung der Art und Schwere der Hörstörung sowie ihrer Lokalisation. Diese Voraussetzungen sind beim Facharzt für Phoniatrie und Pädaudiologie gegeben. Neben der Hörgeräteversorgung selbst, die er in enger Zusammenarbeit mit dem Hörgeräteakustiker vornimmt, beobachtet er die allgemeine Entwicklung des Kindes vor und nach der Hörgeräteversorgung und leitet gegebenenfalls Fördermaßnahmen (pädagogische) oder Therapiemaßnahmen (logopädische) ein.
Hörgeräte sind Hörhilfen, an das weitere technische Hilfsmittel angeschlossen werden können. Eine drahtlose Übertragungsanlage (z.B. Microportanlage) dient dazu, einen größeren Abstand z.B. zwischen Sprecher (Lehrer) und Hörgeräteträger zu überbrücken, und damit Nebengeräusche (z.B. aus dem Klassenzimmer) zu reduzieren. Voraussetzung für dieses Hilfsmittel ist ein sog. FM-Eingang am Hörgerät selbst. Weitere technische Hilfen sind Telefonverstärker, Induktionsschleifen (z.B. in Kirchen, im Theater), Infrarotanlagen (für Fernsehgeräte, Radios und in Sonderschulen für Schwerhörige). Lichtsignale (z.B. Lichtklingel) helfen dem Schwerhörigen, z.B. die Türklingel wahrzunehmen, den Telefonanruf zu bemerken, oder sie sind neben dem sog. Vibrationskissen eine Hilfe beim Aufwachen. Ein Fax-Gerät erleichtert z.B. den Kontakt mit Ämtern.
Die Kosten der Hörhilfen werden beim Kind von der Krankenkasse übernommen, einschließlich der Batterien und in begründeten Fällen auch einschließlich anderer technischer Hilfen. In entsprechenden Fällen einer Hörstörung wird dem Kind vom Arzt eine Bescheinigung über den "Grad der Behinderung" (GdB) ausgestellt. Mit ihr kann beim Versorgungsamt der Antrag auf Feststellung einer Behinderung gestellt werden.
Sie als Eltern schwerhöriger Kinder müssen über alle Maßnahmen der Hörgeräteversorgung umfassend informiert werden. Die Einstellung und Überprüfung der Hörgeräte zu Hause und die Folgen der Schwerhörigkeit müssen Ihnen genauestens bekannt sein. Außerdem müssen Sie über mögliche therapeutische Maßnahmen und Fördermaßnahmen zu Hause informiert werden - und Sie müssen sie aktiv begleiten. Phoniater und Pädaudiologen sind dafür zuständig, alls Ihre Fragen in dieser Sache zu beantworten. Weitere Unterstützung erhalten Sie z.B. durch die Bundesgemeinschaft der Eltern und Freunde schwerhöriger Kinder e.V., Pirolkamp 18, 22397 Hamburg und deren regionalen Vertretungen, die auch Treffen zu verschiedenen Themen organisieren.
Die technischen Möglichkeiten und damit auch die Funktion der Hörgeräte sind sehr unterschiedlich. Die Ursache und das Ausmaß der Hörstörung entscheidet darüber, welcher Hörgerätetyp zur Anwendung kommt. Es bedarf viel Wissen und Erfahrung, das richtige Gerät auszuwählen. Voraussetzungen für eine optimale Hörgeräteanpassung, insbesondere beim Kind, sind eine richtige Einschätzung der Art und Schwere der Hörstörung sowie ihrer Lokalisation. Diese Voraussetzungen sind beim Facharzt für Phoniatrie und Pädaudiologie gegeben. Neben der Hörgeräteversorgung selbst, die er in enger Zusammenarbeit mit dem Hörgeräteakustiker vornimmt, beobachtet er die allgemeine Entwicklung des Kindes vor und nach der Hörgeräteversorgung und leitet gegebenenfalls Fördermaßnahmen (pädagogische) oder Therapiemaßnahmen (logopädische) ein.
Hörgeräte sind Hörhilfen, an das weitere technische Hilfsmittel angeschlossen werden können. Eine drahtlose Übertragungsanlage (z.B. Microportanlage) dient dazu, einen größeren Abstand z.B. zwischen Sprecher (Lehrer) und Hörgeräteträger zu überbrücken, und damit Nebengeräusche (z.B. aus dem Klassenzimmer) zu reduzieren. Voraussetzung für dieses Hilfsmittel ist ein sog. FM-Eingang am Hörgerät selbst. Weitere technische Hilfen sind Telefonverstärker, Induktionsschleifen (z.B. in Kirchen, im Theater), Infrarotanlagen (für Fernsehgeräte, Radios und in Sonderschulen für Schwerhörige). Lichtsignale (z.B. Lichtklingel) helfen dem Schwerhörigen, z.B. die Türklingel wahrzunehmen, den Telefonanruf zu bemerken, oder sie sind neben dem sog. Vibrationskissen eine Hilfe beim Aufwachen. Ein Fax-Gerät erleichtert z.B. den Kontakt mit Ämtern.
Die Kosten der Hörhilfen werden beim Kind von der Krankenkasse übernommen, einschließlich der Batterien und in begründeten Fällen auch einschließlich anderer technischer Hilfen. In entsprechenden Fällen einer Hörstörung wird dem Kind vom Arzt eine Bescheinigung über den "Grad der Behinderung" (GdB) ausgestellt. Mit ihr kann beim Versorgungsamt der Antrag auf Feststellung einer Behinderung gestellt werden.
Sie als Eltern schwerhöriger Kinder müssen über alle Maßnahmen der Hörgeräteversorgung umfassend informiert werden. Die Einstellung und Überprüfung der Hörgeräte zu Hause und die Folgen der Schwerhörigkeit müssen Ihnen genauestens bekannt sein. Außerdem müssen Sie über mögliche therapeutische Maßnahmen und Fördermaßnahmen zu Hause informiert werden - und Sie müssen sie aktiv begleiten. Phoniater und Pädaudiologen sind dafür zuständig, alls Ihre Fragen in dieser Sache zu beantworten. Weitere Unterstützung erhalten Sie z.B. durch die Bundesgemeinschaft der Eltern und Freunde schwerhöriger Kinder e.V., Pirolkamp 18, 22397 Hamburg und deren regionalen Vertretungen, die auch Treffen zu verschiedenen Themen organisieren.
 | "Wie funktioniert ein Cochlear Implant und wann ist es besser für mein Kind als Hörgeräte?" (pdf-Datei, R. Schönweiler) |
Bitte rufen Sie diese pdf-Datei mit Acrobat-Reader auf.
 | "Wie kann man die Sprech- und Sprachentwickung schwerhöriger Kinder fördern?" (A. Nickisch) |
Grundlage für die Sprachförderung hörgestörter Kinder ist die frühzeitige Diagnose von Innenohrstörungen und die frühzeitige Hörgeräteversorgung. Je früher eine Innenohrschwerhörigkeit mit Hörgeräten versorgt wird, umso günstiger sind die Voraussetzungen für die Sprachentwicklung.
Um die Sprachentwicklung von Säuglingen und Kleinkindern mit Innenohrstörungen optimal zu unterstützen, müssen die Hörgeräte kontinuierlich den ganzen Tag getragen, täglich durch die Eltern auf ihre Funktion beurteilt und zunächst alle 3 Monate durch z.B. einen Arzt für Phoniatrie und Pädaudiologie kontrolliert werden.
Mindestens ebenso wichtig wie die Hörgeräteversorgung ist eine intensive Hör-Sprach-Frühförderung, die oftmals von Schwerhörigen- oder Gehörlosenschulen als regelmäßige Betreuungsmaßnahme in der häuslichen Umgebung des Kindes angeboten oder auch von Logopäden durchgeführt wird. Hierdurch werden die Eltern gezielt im Hinblick auf die Sprachförderung angeleitet und das Kind kontinuierlich betreut. Viele hochgradig schwerhörige Kinder müssen erst lernen, auf Geräusche und Sprache zu hören und werden oftmals erst nach und nach den Sinngehalt des Gehörten erlernen. Auch dies sind Ziele der Hör-Sprach-Frühförderung.
Beide Maßnahmen, einerseits die Hörgerateversorgung und andererseits die intensive Hör-Sprach-Früherziehung sind unbedingt erforderlich, damit die Hör- und Sprachzentren im Gehirn reifen können. Diese Reifung kann nur während der allerersten Lebensjahre erfolgen und später auch nicht mehr nachgeholt werden. Dies ist auch der Grund, warum sich selbst bei hochgradiger Schwerhörigkeit die Sprache von Kleinkindern fast normal entwickeln kann, wenn sie die früh (möglichst während des ersten Lebensjahres) mit Hörgeräten versorgt wurden und die Sprach-Frühförderung bereits zum selben Zeitpunkt einsetzte. Dagegen lässt sich eine Sprachentwicklung bei zu spät erkannten und versorgten Hörstörungen oft kaum mehr erzielen. Im Mittelpunkt aller therapeutischen Maßnahmen stehen die Hörerweckung des Kindes und die lautsprachliche Sprachentwicklung.
Die Inhalte einer hörgerichteten Frühsprachförderung von hörgerätetragenden Kindern sind u.a.:
Wie können Sie selbst zusätzlich die Sprachentwicklung Ihres hörgerätetragenden Kindes unterstützen? Machen Sie Ihr Kind auf die unterschiedlichen Geräusche des Alltags aufmerksam und zeigen Sie ihm, was diese Geräusche hervorgerufen hat. Lassen Sie dem Kind Zeit, diese Dinge nicht nur zu sehen, sondern auch zu betasten und Erfahrungen damit zu sammeln. Denken Sie daran, dass Ihr Sprechen das Vorbild für die Sprache Ihres Kindes ist. Sprechen Sie daher natürlich, in vollständigen Sätzen und in normaler Betonung mit ihrem Kind. Sprechen Sie Ihrem Kind gegenüber stets das aus, was Ihr Kind mit Ihnen gerade erlebt, was es sieht und was es tut. Lassen Sie sich von Ihrem Kind lenken, worüber Sie mit ihm sprechen, was Sie ihm zeigen, was Sie ihm sprachlich nahebringen. Versuchen Sie, die Gesten und sprachlichen Andeutungen Ihres Kindes in Sprache umzusetzen, indem Sie das sprachlich ausdrücken, was Ihr Kind Ihnen mitteilt. Verhalten Sie sich einfühlsam, wenn Ihr Kind nicht so gut spricht, wie Sie es sich wünschen und kritisieren Sie es nicht. Der Weg, die Sprache Ihres Kindes in Gang zu bringen und die Sprachentwicklung zu fördern benötigt oftmals viel Energie. Freuen Sie sich an der Entwicklung Ihres Kindes, sorgen Sie trotz zahlreicher Behandlungen, Therapien und Trainingsstunden auch für ausgleichende Aktivitäten und nehmen Sie sich bewusst regelmäßig Zeit dafür, einfach nur "Mutter" und "Vater" für Ihr Kind zu sein und ohne therapeutische Absichten mit ihm zu spielen.
Auf dem Weg finden Sie Unterstützung durch Ihren betreuenden Arzt für Phoniatrie und Pädaudiologie, von Schwerhörigen- und Gehörlosenschulen, von Logopäden, von Schwerhörigenpädagogen und von Päd-Akustikern.
Um die Sprachentwicklung von Säuglingen und Kleinkindern mit Innenohrstörungen optimal zu unterstützen, müssen die Hörgeräte kontinuierlich den ganzen Tag getragen, täglich durch die Eltern auf ihre Funktion beurteilt und zunächst alle 3 Monate durch z.B. einen Arzt für Phoniatrie und Pädaudiologie kontrolliert werden.
Mindestens ebenso wichtig wie die Hörgeräteversorgung ist eine intensive Hör-Sprach-Frühförderung, die oftmals von Schwerhörigen- oder Gehörlosenschulen als regelmäßige Betreuungsmaßnahme in der häuslichen Umgebung des Kindes angeboten oder auch von Logopäden durchgeführt wird. Hierdurch werden die Eltern gezielt im Hinblick auf die Sprachförderung angeleitet und das Kind kontinuierlich betreut. Viele hochgradig schwerhörige Kinder müssen erst lernen, auf Geräusche und Sprache zu hören und werden oftmals erst nach und nach den Sinngehalt des Gehörten erlernen. Auch dies sind Ziele der Hör-Sprach-Frühförderung.
Beide Maßnahmen, einerseits die Hörgerateversorgung und andererseits die intensive Hör-Sprach-Früherziehung sind unbedingt erforderlich, damit die Hör- und Sprachzentren im Gehirn reifen können. Diese Reifung kann nur während der allerersten Lebensjahre erfolgen und später auch nicht mehr nachgeholt werden. Dies ist auch der Grund, warum sich selbst bei hochgradiger Schwerhörigkeit die Sprache von Kleinkindern fast normal entwickeln kann, wenn sie die früh (möglichst während des ersten Lebensjahres) mit Hörgeräten versorgt wurden und die Sprach-Frühförderung bereits zum selben Zeitpunkt einsetzte. Dagegen lässt sich eine Sprachentwicklung bei zu spät erkannten und versorgten Hörstörungen oft kaum mehr erzielen. Im Mittelpunkt aller therapeutischen Maßnahmen stehen die Hörerweckung des Kindes und die lautsprachliche Sprachentwicklung.
Die Inhalte einer hörgerichteten Frühsprachförderung von hörgerätetragenden Kindern sind u.a.:
- Lauschen auf Geräusche, Laute und Stimmen der Umwelt
- Wahrnehmen und Erleben von Musik
- Unterscheiden von Geräuschen der Umwelt und von unterschiedlichen Stimmen
- Erkennen bestimmter Geräusche, Laute und Stimmen der Umwelt
- Erlernen der Bedeutung von Schallereignissen der Umwelt
- Erkennen, aus welcher Richtung ein Geräusch oder eine Stimme kommt
- Sprachverstehen gesprochener Sprache allein über den Hörsinn
- ggf. auch gezielte Übungen zur Artikulation, zum Satzbau, zum Wortschatz, zur Stimme und zur Atmung.
Wie können Sie selbst zusätzlich die Sprachentwicklung Ihres hörgerätetragenden Kindes unterstützen? Machen Sie Ihr Kind auf die unterschiedlichen Geräusche des Alltags aufmerksam und zeigen Sie ihm, was diese Geräusche hervorgerufen hat. Lassen Sie dem Kind Zeit, diese Dinge nicht nur zu sehen, sondern auch zu betasten und Erfahrungen damit zu sammeln. Denken Sie daran, dass Ihr Sprechen das Vorbild für die Sprache Ihres Kindes ist. Sprechen Sie daher natürlich, in vollständigen Sätzen und in normaler Betonung mit ihrem Kind. Sprechen Sie Ihrem Kind gegenüber stets das aus, was Ihr Kind mit Ihnen gerade erlebt, was es sieht und was es tut. Lassen Sie sich von Ihrem Kind lenken, worüber Sie mit ihm sprechen, was Sie ihm zeigen, was Sie ihm sprachlich nahebringen. Versuchen Sie, die Gesten und sprachlichen Andeutungen Ihres Kindes in Sprache umzusetzen, indem Sie das sprachlich ausdrücken, was Ihr Kind Ihnen mitteilt. Verhalten Sie sich einfühlsam, wenn Ihr Kind nicht so gut spricht, wie Sie es sich wünschen und kritisieren Sie es nicht. Der Weg, die Sprache Ihres Kindes in Gang zu bringen und die Sprachentwicklung zu fördern benötigt oftmals viel Energie. Freuen Sie sich an der Entwicklung Ihres Kindes, sorgen Sie trotz zahlreicher Behandlungen, Therapien und Trainingsstunden auch für ausgleichende Aktivitäten und nehmen Sie sich bewusst regelmäßig Zeit dafür, einfach nur "Mutter" und "Vater" für Ihr Kind zu sein und ohne therapeutische Absichten mit ihm zu spielen.
Auf dem Weg finden Sie Unterstützung durch Ihren betreuenden Arzt für Phoniatrie und Pädaudiologie, von Schwerhörigen- und Gehörlosenschulen, von Logopäden, von Schwerhörigenpädagogen und von Päd-Akustikern.
 | "Was bedeuten Paukenergüsse, eine vergrößerte Rachenmandel ("Polypen") und Paukenröhrchen für mein Kind?" (R. Schönweiler) |
Unter einem Paukenerguß versteht man eine Schleimbildung in der Paukenhöhle des Mittelohres. Es handelt sich gewissermaßen einen "Schnupfen im Mittelohr". Er entsteht bei Erkältungen, oft beidseitig oder wechselseitig (mal rechts, mal links, mal beidseitig) und besonders dann, wenn Ihr Kind zusätzlich eine vergrößerte Rachenmandel hat ("Polypen", "Wucherungen"). Dies kommt bei Kindern unter 6 Jahren sehr häufig vor: etwa 15-25% aller Kinder weltweit sind davon betroffen! Paukenergüsse bewirken eine Dämpfung der Trommelfellschwingungen und damit sog. "geringgradige Schwerhörigkeiten" (etwa 30 dB).
Bevor solche Paukenergüsse auftreten, kann der Hals-Nasen-Ohrenarzt oder der Kinderarzt sog. Belüftungsstörungen im Mittelohr feststellen. Auch sie bewirken eine Dämpfung des Schalls, allerdings etwas geringer (etwa 20 dB).
Sie als Eltern können diese leichten Mittelohrschwerhörigkeiten nicht ohne weiteres selbst feststellen. Eventuell beobachten Sie ein umaufmerksames Verhalten Ihres Kindes, ein "Nicht-hören-wollen" (eigentlich ein Nicht-hören-können!). Eventuell macht Ihr Kind auch akute Mittelohrentzündungen durch.
Für Ihr Kind bedeuten geringgradige Schwerhörigkeiten, daß z.B. wichtige Konsonanten und ungetonte Silben der Sprache nicht immer richtig gehört werden: die Kontinuität des Hörens und das Langzeithörvermögen sind gestört, die Jahreshörbilanz ist eingeschränkt. Die kann zu Störungen der Aussprache (Dyslalie), der Grammatik (Dysgrammatismus) oder zu Einschränkungen beim Wortschatz führen. Bei etwa 50% aller Kinder mit Sprech- und Sprachentwicklungsstörungen können solche geringgradigen, oft wechselnden und wechselseitigen Mittelohrschwerhörigkeiten festgestellt werden!
Neu aufgetretene Paukenergüsse lassen sich oft mit abschwellenden Nasentropfen, eventuell auch mit schleimlösenden Medikamenten, beseitigen. Hilft dies nicht dauerhaft, besteht die Möglichkeit, die Rachenmandel operativ entfernen zu lassen (sog. Adenotomie, jedoch nicht beim Vorliegen einer Gaumenspalte!). Gleichzeitig kann ein Trommelfellschnitt durchgeführt und eventuell vorhandener Schleim abgesaugt werden (sog. Paracentese). Diese Eingriffe können durch Hals-Nasen-Ohrenärzte, meist ambulant, durchgeführt werden. Von außen sichtbare Narben entstehen dabei nicht.
Sprech- und sprachgestörte Kinder haben oft zusätzlich mundmotorische Störungen, die dafür sorgen, daß die Belüftung des Mittelohres allein mit Adenotomie und Paracentese nicht verbessert werden kann. Besonders häufig trifft dies für Kinder mit Syndromen (z.B. Trisomie 21, Morbus Down) und Kinder mit Gaumenspalten zu. Deshalb brauchen diese Kinder häufig zusätzlich sog. Paukenröhrchen. Dies sind etwa 1,5 mm "kleine" Metall- oder Kunststoffröhrchen, die in den Trommelfellschnitt eingesetzt werden. Sie können dort ein halbes oder ein Jahr verbleiben und werden dann vom Körper meist von selbst abgestoßen. Viele Eltern sind erstaunt, wie aufmerksam zuvor mittelohrschwerhörige Kinder zuhören können und wie positiv die Sprachentwicklung verläuft, nachdem für ein kontinuierlich gutes Hören gesorgt wurde!
Bevor solche Paukenergüsse auftreten, kann der Hals-Nasen-Ohrenarzt oder der Kinderarzt sog. Belüftungsstörungen im Mittelohr feststellen. Auch sie bewirken eine Dämpfung des Schalls, allerdings etwas geringer (etwa 20 dB).
Sie als Eltern können diese leichten Mittelohrschwerhörigkeiten nicht ohne weiteres selbst feststellen. Eventuell beobachten Sie ein umaufmerksames Verhalten Ihres Kindes, ein "Nicht-hören-wollen" (eigentlich ein Nicht-hören-können!). Eventuell macht Ihr Kind auch akute Mittelohrentzündungen durch.
Für Ihr Kind bedeuten geringgradige Schwerhörigkeiten, daß z.B. wichtige Konsonanten und ungetonte Silben der Sprache nicht immer richtig gehört werden: die Kontinuität des Hörens und das Langzeithörvermögen sind gestört, die Jahreshörbilanz ist eingeschränkt. Die kann zu Störungen der Aussprache (Dyslalie), der Grammatik (Dysgrammatismus) oder zu Einschränkungen beim Wortschatz führen. Bei etwa 50% aller Kinder mit Sprech- und Sprachentwicklungsstörungen können solche geringgradigen, oft wechselnden und wechselseitigen Mittelohrschwerhörigkeiten festgestellt werden!
Neu aufgetretene Paukenergüsse lassen sich oft mit abschwellenden Nasentropfen, eventuell auch mit schleimlösenden Medikamenten, beseitigen. Hilft dies nicht dauerhaft, besteht die Möglichkeit, die Rachenmandel operativ entfernen zu lassen (sog. Adenotomie, jedoch nicht beim Vorliegen einer Gaumenspalte!). Gleichzeitig kann ein Trommelfellschnitt durchgeführt und eventuell vorhandener Schleim abgesaugt werden (sog. Paracentese). Diese Eingriffe können durch Hals-Nasen-Ohrenärzte, meist ambulant, durchgeführt werden. Von außen sichtbare Narben entstehen dabei nicht.
Sprech- und sprachgestörte Kinder haben oft zusätzlich mundmotorische Störungen, die dafür sorgen, daß die Belüftung des Mittelohres allein mit Adenotomie und Paracentese nicht verbessert werden kann. Besonders häufig trifft dies für Kinder mit Syndromen (z.B. Trisomie 21, Morbus Down) und Kinder mit Gaumenspalten zu. Deshalb brauchen diese Kinder häufig zusätzlich sog. Paukenröhrchen. Dies sind etwa 1,5 mm "kleine" Metall- oder Kunststoffröhrchen, die in den Trommelfellschnitt eingesetzt werden. Sie können dort ein halbes oder ein Jahr verbleiben und werden dann vom Körper meist von selbst abgestoßen. Viele Eltern sind erstaunt, wie aufmerksam zuvor mittelohrschwerhörige Kinder zuhören können und wie positiv die Sprachentwicklung verläuft, nachdem für ein kontinuierlich gutes Hören gesorgt wurde!
Wahrnehmungsstörungen und Fehlhörigkeit
 | "Mein Kind hat Probleme beim Lesen- und Schreibenlernen! Ist es möglich, daß es nicht richtig hören oder wahrnehmen kann?" (M. Ptok) |
Beim Lesen und Schreibenlernen muss das Kind zunächst lernen, gehörte Wörter in Einzellaute zu zergliedern (z.B. Oma in 0-M-A) und diese Einzellaute dann den richtigen Buchstaben zuzuordnen. Die Laut-zu-Buchstaben-Zuordnung gelingt umso leichter, je lautgetreuer die Worte sind. Bei Worten, die nicht genau lautgetreu sind, muss das Kind ganz präzise hinhören oder bereits Kenntnisse über Schreibregeln erworben haben (Beispiel.- Kinder" wird mit,d" geschrieben und nicht mit"t', der Lautunterschied ist aber, je nach Sprecher, sehr klein).
Einige Kindern haben mit diesem genauen Hören große Schwierigkeiten, obwohl die "Hörkraft" (Funktion des peripheren Hörorgans Schnecke) völlig in Ordnung ist. Diese Einschränkung der"Hörschärfe" bei regelrechter Hörkraft wird als auditive Verarbeitungs- und Wahrnehmungsstörung, zentrale Hörstörung oder Fehlhörigkeit bezeichnet. Ursachen sind gestörte neuronale Verarbeitungsprozesse im Hirnstamm und in der Hörrinde im Gehirn, z.B. nach einem Sauerstoffmangel bei der Geburt. Phoniater und Pädaudiologen werden bei einer Untersuchung ermitteln, ob es sich bei einem betroffenen Kind tatsächlich um eine"Hörkraftschwäche" handelt oder um eine sogenannte echte Leserechtschreibschwäche. Diese Untersuchungen sind sehr aufwendig und erfordern in der Regel mehrere Untersuchungstermine.
Ist das zentrale Hören beeinträchtigt, werden Phoniater und Pädaudiologen eine individuell am Störungsschwerpunkt des Kindes ausgerichtete Therapie (in der Regel eine Übungstherapie, in Einzelfällen auch andere Maßnahmen wie die Anpassung eines sprachverstärkenden Hörgerätes) vorschlagen. Die Kosten für diese Therapie werden von den Krankenkassen übernommen. Die Aussicht auf eine deutliche Verbesserung der aud itiven Verarbeitung und Wahrnehmung ist nach aktuellen Erkenntnissen durchaus günstig. Ziel der Therapie ist immer die Stabilisierung der Hörschärfe, damit die Basis für ein leichteres Erlernen der Schriftsprache geschaffen wird.
Liegt eine primäre Leserechtschreibschwäche (Legasthenie, umschriebene Lernschwäche) vor, müssen sonderpädagogische Maßnahmen erfolgen. Die Kosten hierfür übernehmen die Krankenkassen nicht.
Einige Kindern haben mit diesem genauen Hören große Schwierigkeiten, obwohl die "Hörkraft" (Funktion des peripheren Hörorgans Schnecke) völlig in Ordnung ist. Diese Einschränkung der"Hörschärfe" bei regelrechter Hörkraft wird als auditive Verarbeitungs- und Wahrnehmungsstörung, zentrale Hörstörung oder Fehlhörigkeit bezeichnet. Ursachen sind gestörte neuronale Verarbeitungsprozesse im Hirnstamm und in der Hörrinde im Gehirn, z.B. nach einem Sauerstoffmangel bei der Geburt. Phoniater und Pädaudiologen werden bei einer Untersuchung ermitteln, ob es sich bei einem betroffenen Kind tatsächlich um eine"Hörkraftschwäche" handelt oder um eine sogenannte echte Leserechtschreibschwäche. Diese Untersuchungen sind sehr aufwendig und erfordern in der Regel mehrere Untersuchungstermine.
Ist das zentrale Hören beeinträchtigt, werden Phoniater und Pädaudiologen eine individuell am Störungsschwerpunkt des Kindes ausgerichtete Therapie (in der Regel eine Übungstherapie, in Einzelfällen auch andere Maßnahmen wie die Anpassung eines sprachverstärkenden Hörgerätes) vorschlagen. Die Kosten für diese Therapie werden von den Krankenkassen übernommen. Die Aussicht auf eine deutliche Verbesserung der aud itiven Verarbeitung und Wahrnehmung ist nach aktuellen Erkenntnissen durchaus günstig. Ziel der Therapie ist immer die Stabilisierung der Hörschärfe, damit die Basis für ein leichteres Erlernen der Schriftsprache geschaffen wird.
Liegt eine primäre Leserechtschreibschwäche (Legasthenie, umschriebene Lernschwäche) vor, müssen sonderpädagogische Maßnahmen erfolgen. Die Kosten hierfür übernehmen die Krankenkassen nicht.
 AVWS-Praxishilfen für Eltern und Lehrer als PDF zum Download
AVWS-Praxishilfen für Eltern und Lehrer als PDF zum DownloadStimmstörungen und Heiserkeiten
 | "Was passiert beim Stimmwechsel? Was ist dabei für Kinder mit einer erhöhten stimmlichen Belastung (Kinder- und Jugendchöre, etc.) wichtig?" (M. Fuchs, W. Behrend) |
Normaler Ablauf des Stimmwechsels
Der Stimmwechsel (Fachbegriff: "Mutation") ist ein normaler Abschnitt in der Entwicklung der kindlichen Stimme. Während man vor dem Stimmwechsel die Stimmen der Jungen nicht von denen der Mädchen unterscheiden kann, sprechen und singen die jungen Männer nach der Mutation deutlich tiefer als die Frauen. Das liegt an einem unterschiedlich starken Wachstum des Kehlkopfes, welches in die allgemeine Körperentwicklung während der Pubertät eingegliedert ist und von Hormonen gesteuert wird. Bei den jungen Männern tritt dabei häufig der vordere Anteil des Kehlkopfes am Hals als "Adamsapfel" hervor. Für die Höhe der Stimme ist die Länge der Stimmlippen verantwortlich, die bei den Knaben um ca. 10 mm, bei den Mädchen nur um ca. 3-4 mm zunimmt. Deswegen sinkt die sogenannte mittlere Sprechstimmlage, also der Tonhöhenbereich beim normalen Sprechen, beim männlichen Geschlecht um ca. eine Oktave, beim weiblichen um ca. eine Terz ab. Das gilt auch für den gesamten Tonhöhenumfang, also für den Bereich zwischen dem höchst- und tiefstmöglichen Ton, was dazu führt, dass Frauen in den hohen Stimmgattungen (Sopran, Mezzosopran und Alt) und Männer in den tiefen Stimmgattungen (Tenor, Bariton und Baß) singen.
Der Stimmwechsel beginnt oft im 12 oder 13. Lebensjahr, durch die allgemeine Verfrühung der Entwicklung können erste Anzeichen aber auch schon im 9. Lebensjahr auftreten. Während die Mädchen ihren Stimmwechsel oft nicht bemerken, macht er sich bei Jungen oft durch einen heiseren und rauen Stimmklang und durch eine geringere Belastbarkeit bemerkbar, was manchmal von einem unwillkürlichen Überschlagen und Hin-und-Herkippeln der Stimme ("Stimmbruch") begleitet sein kann. Die durchschnittliche Dauer des Stimmwechsels bei Knaben liegt etwa bei 9 Monaten und kann zwischen 6 und 24 Monaten schwanken. Bei Mädchen läuft das geringere Kehlkopfwachstum schneller ab und ist nur selten von einer Einschränkung der Stimmleistung begleitet.
Bis zum Abschluss dieser Entwicklungsphase ist es erforderlich, das sehr empfindliche Zusammenspiel zwischen den heranwachsenden Strukturen des Kehlkopfes (Muskeln, Schleimhaut, ect.; Steuerung durch Nerven) und den anderen Teilen des Stimmapparates (Lunge, Resonanzräume des Halses und des Kopfes) ständig neu zu erlernen. Am Ende der Mutation stabilisieren sich diese Verhältnisse, die Belastbarkeit der Stimme steigt wieder und vor allem die jungen Männer müssen die neue Stimmlage als Teil Ihrer Persönlichkeit akzeptieren.
Da sich die Veränderungen beim Stimmwechsel nicht sprunghaft vollziehen und jedes Kind seine körperliche Entwicklung zu einem anderen Zeitpunkt durchlebt, ist es häufig ein besonderes Problem, den Beginn des Stimmwechsels rechtzeitig zu erkennen und damit das zu lange Singen "in die Mutation hinein" zu vermeiden. Gerade in den Knabenchören sind es die Kinder unmittelbar vor dem Stimmwechsel ("Prämutation"), die sich durch einen für die Kinderstimme oft maximalen Stimmumfang und durch eine besonders klangschöne Stimme, verbunden mit einer längeren musikalischen Erfahrung gegenüber ihren jüngeren "Sängerkollegen" auszeichnen. In einer engen Zusammenarbeit mit dem Gesangspädagogen kann der Phoniater durch eine Kehlkopf-Spiegeluntersuchung, ggf. kombiniert durch die Bestimmung von Stimmleistungsparametern (Tonhaltedauer, Stimmfeld) und Hormonuntersuchungen im Blut (Testosteron), den Stimmwechsel feststellen oder sogar die verbleibende Zeit bis zum Mutationsbeginn vorhersagen. Das kann wiederum dem Chorleiter wertvolle Hinweise für die Besetzung seiner Chormitglieder geben.
Der Stimmwechsel beginnt oft im 12 oder 13. Lebensjahr, durch die allgemeine Verfrühung der Entwicklung können erste Anzeichen aber auch schon im 9. Lebensjahr auftreten. Während die Mädchen ihren Stimmwechsel oft nicht bemerken, macht er sich bei Jungen oft durch einen heiseren und rauen Stimmklang und durch eine geringere Belastbarkeit bemerkbar, was manchmal von einem unwillkürlichen Überschlagen und Hin-und-Herkippeln der Stimme ("Stimmbruch") begleitet sein kann. Die durchschnittliche Dauer des Stimmwechsels bei Knaben liegt etwa bei 9 Monaten und kann zwischen 6 und 24 Monaten schwanken. Bei Mädchen läuft das geringere Kehlkopfwachstum schneller ab und ist nur selten von einer Einschränkung der Stimmleistung begleitet.
Bis zum Abschluss dieser Entwicklungsphase ist es erforderlich, das sehr empfindliche Zusammenspiel zwischen den heranwachsenden Strukturen des Kehlkopfes (Muskeln, Schleimhaut, ect.; Steuerung durch Nerven) und den anderen Teilen des Stimmapparates (Lunge, Resonanzräume des Halses und des Kopfes) ständig neu zu erlernen. Am Ende der Mutation stabilisieren sich diese Verhältnisse, die Belastbarkeit der Stimme steigt wieder und vor allem die jungen Männer müssen die neue Stimmlage als Teil Ihrer Persönlichkeit akzeptieren.
Störungen des normalen Ablaufs
In diesem Entwicklungsabschnitt der kindlichen Stimme können aus verschiedenen Gründen Probleme auftreten. Einerseits kann der zeitliche Ablauf gestört sein: es kann zu einem verfrühten oder verspäteten Stimmwechsel oder zum Ausbleiben der Mutation kommen. Andererseits kann das Absinken der Sprechstimmlage und des Tonhöhenumfanges im Vergleich zur normalen Entwicklung vermindert oder zu stark ausgeprägt sein. Die Folgen sind unnormal hohe Stimmen bei Männern oder außergewöhnlich tiefe Stimmen bei Frauen. Die Behandlung richtet sich nach der Ursache (z.B. Störungen im Hormonhaushalt, psychische Faktoren) und erfolgt in erster Linie durch eine Stimmübungstherapie. Bei ausbleibenden Erfolg besteht die Möglichkeit einer Operation zur Veränderung der Sprechstimmlage. In seltenen Fällen ist eine Hormonbehandlung erforderlich.Kinder mit erhöhter stimmlicher Belastung
Kinder, die regelmäßig in Chören oder solistisch singen oder auch im Theater Sprechpartien übernehmen, haben eine erhöhte stimmliche Belastung. Bei diesen Mädchen und Jungen ist insbesondere während des Stimmwechsels eine Betreuung durch einen Gesangspädagogen und Stimmarzt erforderlich, um Stimmstörungen zu vermeiden, die durch eine Überbelastung während der Wachstumsphase des Kehlkopfes entstehen können. Chorleiter, Stimmbildner und Phoniater sind sich heute weitgehend darüber einig, dass die jungen Sänger während der Mutation nicht aktiv an der Chorarbeit (Proben, Konzerte) teilnehmen sollten, was jedoch eine individuelle Stimmbildung nicht ausschließt. Die Dauer dieser Übungen sollte 10 bis 15 Minuten betragen und kann zwei- bis dreimal wöchentlich erfolgen. Dabei sollten in erster Linie Vokalisen geübt werden, welche die Stimmumfangsgrenzen nicht erreichen und bei denen sich der Sänger wohlfühlt. Dabei ist eine regelmäßige Kontrolle durch den Stimmarzt empfehlenswert.Da sich die Veränderungen beim Stimmwechsel nicht sprunghaft vollziehen und jedes Kind seine körperliche Entwicklung zu einem anderen Zeitpunkt durchlebt, ist es häufig ein besonderes Problem, den Beginn des Stimmwechsels rechtzeitig zu erkennen und damit das zu lange Singen "in die Mutation hinein" zu vermeiden. Gerade in den Knabenchören sind es die Kinder unmittelbar vor dem Stimmwechsel ("Prämutation"), die sich durch einen für die Kinderstimme oft maximalen Stimmumfang und durch eine besonders klangschöne Stimme, verbunden mit einer längeren musikalischen Erfahrung gegenüber ihren jüngeren "Sängerkollegen" auszeichnen. In einer engen Zusammenarbeit mit dem Gesangspädagogen kann der Phoniater durch eine Kehlkopf-Spiegeluntersuchung, ggf. kombiniert durch die Bestimmung von Stimmleistungsparametern (Tonhaltedauer, Stimmfeld) und Hormonuntersuchungen im Blut (Testosteron), den Stimmwechsel feststellen oder sogar die verbleibende Zeit bis zum Mutationsbeginn vorhersagen. Das kann wiederum dem Chorleiter wertvolle Hinweise für die Besetzung seiner Chormitglieder geben.
 | "Unser Kind ist seit langer Zeit heiser. Kann sich etwas Schlimmes dahinter verbergen? Was muss man tun?" (A. Keilmann) |
Eine heisere Stimme kann in jedem Lebensalter durch eine Veränderung des Kehlkopfes, insbesondere der Stimmlippen oder durch eine Funktionsstörung des Kehlkopfes entstehen. Bei Kindern im Vorschul- und Grundschulalter sind solche Stimmstörungen recht häufig, sie betreffen bis zu 25% aller Kinder (Keilmann, 1999).
Wenn ein Kind heiser ist, muss eine Untersuchung des Kehlkopfes durchgeführt werden. Diese Untersuchung kann mittels eines Kehlkopfspiegels oder eines starren Endoskops durch den Mund oder mittels eines flexiblen Endoskops durch die Nase erfolgen. In sehr seltenen Fällen muss in Narkose untersucht werden. Durch diese Untersuchung wird festgestellt, ob eine angeborene Veränderung des Kehlkopfes (z. B. eine Segelbildung zwischen den Stimmlippen, eine Asymmetrie des Kehlkopfes) oder eine Kehlkopferkrankung (z. B. Kehlkopfpapillome, eine Lähmung der Stimmlippen) vorliegt (Gray et al., 1996). Werden beispielsweise eine Stimmlippenzyste oder Kehlkopfpapillome festgestellt, dann muss das Kind operiert werden.
Bei Kindern im Vorschul- und Grundschulalter liegen primär meist keine organischen Veränderungen vor. Die meisten Heiserkeiten in diesem Alter beruhen auf einem Missbrauch der Stimme beim Sprechen, Spielen oder Singen. Aufgrund des auditiven (gehörten) Stimmbefundes und der Kehlkopfuntersuchung wird die Diagnose "hyperfunktionelle Dysphonie" gestellt. Wenn möglich, sollte zusätzlich eine Stroboskopie zur Beurteilung der Stimmlippenschwingungen erfolgen. Die hyperfunktionelle Dysphonie kann auch zur Bildung von Stimmlippenknötchen führen. Diese Knötchen werden auch "Schreiknötchen" genannt, wenn sie breitbasig im mittleren Drittel der Stimmlippen zu sehen sind, oder "Sängerknötchen", wenn sie wie im Erwachsenenalter umschrieben sind und am Übergang vom vorderen zum mittleren Stimmlippendrittel liegen. Diese Stimmlippenknötchen werden ebenfalls durch die Kehlkopfuntersuchung festgestellt.
Die meisten Kinder mit einer hyperfunktionellen Dysphonie sind laut und impulsiv, oft sprechen auch die Eltern oder Bezugspersonen sehr laut. Die Kinder setzen ihre Stimme beim Spielen oder Singen in einem Maß ein, das die Leistungsfähigkeit des Kehlkopfes übersteigt. Viele der Kinder haben einen hohen Bewegungsdrang und Schwierigkeiten, die Kraft zu dosieren. Oft fällt auf, dass die Kinder zum Ausdruck ihrer Wünsche vor allem ihre Stimmkraft und zu wenig passende Argumente oder andere (nonverbale) Ausdrucksmöglichkeiten nutzen. Zum Entstehen einer Stimmstörung können auch Hörstörungen, Hörverarbeitungsstörungen oder eine geringe Musikalität beitragen (Beushausen, 1998).
Der Schwerpunkt der Therapie der hyperfunktionellen Dysphonie im Kindesalter und von kindlichen Stimmlippenknötchen ist die Elternberatung. Oft geht es in der Familie zu laut und zu hektisch zu. Situationen, in denen es meist zu stimmlichen Überanstrengungen kommt, sollten vermieden werden. Eltern, Erzieher und Lehrer sollten sich ihrer Rolle als stimmliches Vorbild bewusst werden.
In Abhängigkeit vom Entwicklungsalter und vom Schweregrad der Stimmstörung ist bei älteren Kindern ggf. zusätzlich eine logopädische Stimmtherapie angezeigt. In jedem Fall sollen unökonomische Belastungen des Kehlkopfes vermieden werden.
Eine operative Abtragung von Stimmlippenknötchen ist im Kindesalter nicht indiziert. Meist bilden sich die Stimmlippenknötchen während des Stimmwechsels zurück. Trotzdem sollte eine Verhaltensänderung angestrebt und eine Stimmtherapie bei den Kindern erfolgen, weil sonst auch nach dem Stimmwechsel eine Stimmstörung, vielleicht auch bleibende Schäden des Kehlkopfes bestehen bleiben.
Wenn ein Kind heiser ist, muss eine Untersuchung des Kehlkopfes durchgeführt werden. Diese Untersuchung kann mittels eines Kehlkopfspiegels oder eines starren Endoskops durch den Mund oder mittels eines flexiblen Endoskops durch die Nase erfolgen. In sehr seltenen Fällen muss in Narkose untersucht werden. Durch diese Untersuchung wird festgestellt, ob eine angeborene Veränderung des Kehlkopfes (z. B. eine Segelbildung zwischen den Stimmlippen, eine Asymmetrie des Kehlkopfes) oder eine Kehlkopferkrankung (z. B. Kehlkopfpapillome, eine Lähmung der Stimmlippen) vorliegt (Gray et al., 1996). Werden beispielsweise eine Stimmlippenzyste oder Kehlkopfpapillome festgestellt, dann muss das Kind operiert werden.
Bei Kindern im Vorschul- und Grundschulalter liegen primär meist keine organischen Veränderungen vor. Die meisten Heiserkeiten in diesem Alter beruhen auf einem Missbrauch der Stimme beim Sprechen, Spielen oder Singen. Aufgrund des auditiven (gehörten) Stimmbefundes und der Kehlkopfuntersuchung wird die Diagnose "hyperfunktionelle Dysphonie" gestellt. Wenn möglich, sollte zusätzlich eine Stroboskopie zur Beurteilung der Stimmlippenschwingungen erfolgen. Die hyperfunktionelle Dysphonie kann auch zur Bildung von Stimmlippenknötchen führen. Diese Knötchen werden auch "Schreiknötchen" genannt, wenn sie breitbasig im mittleren Drittel der Stimmlippen zu sehen sind, oder "Sängerknötchen", wenn sie wie im Erwachsenenalter umschrieben sind und am Übergang vom vorderen zum mittleren Stimmlippendrittel liegen. Diese Stimmlippenknötchen werden ebenfalls durch die Kehlkopfuntersuchung festgestellt.
Die meisten Kinder mit einer hyperfunktionellen Dysphonie sind laut und impulsiv, oft sprechen auch die Eltern oder Bezugspersonen sehr laut. Die Kinder setzen ihre Stimme beim Spielen oder Singen in einem Maß ein, das die Leistungsfähigkeit des Kehlkopfes übersteigt. Viele der Kinder haben einen hohen Bewegungsdrang und Schwierigkeiten, die Kraft zu dosieren. Oft fällt auf, dass die Kinder zum Ausdruck ihrer Wünsche vor allem ihre Stimmkraft und zu wenig passende Argumente oder andere (nonverbale) Ausdrucksmöglichkeiten nutzen. Zum Entstehen einer Stimmstörung können auch Hörstörungen, Hörverarbeitungsstörungen oder eine geringe Musikalität beitragen (Beushausen, 1998).
Der Schwerpunkt der Therapie der hyperfunktionellen Dysphonie im Kindesalter und von kindlichen Stimmlippenknötchen ist die Elternberatung. Oft geht es in der Familie zu laut und zu hektisch zu. Situationen, in denen es meist zu stimmlichen Überanstrengungen kommt, sollten vermieden werden. Eltern, Erzieher und Lehrer sollten sich ihrer Rolle als stimmliches Vorbild bewusst werden.
In Abhängigkeit vom Entwicklungsalter und vom Schweregrad der Stimmstörung ist bei älteren Kindern ggf. zusätzlich eine logopädische Stimmtherapie angezeigt. In jedem Fall sollen unökonomische Belastungen des Kehlkopfes vermieden werden.
Eine operative Abtragung von Stimmlippenknötchen ist im Kindesalter nicht indiziert. Meist bilden sich die Stimmlippenknötchen während des Stimmwechsels zurück. Trotzdem sollte eine Verhaltensänderung angestrebt und eine Stimmtherapie bei den Kindern erfolgen, weil sonst auch nach dem Stimmwechsel eine Stimmstörung, vielleicht auch bleibende Schäden des Kehlkopfes bestehen bleiben.
Literatur
- Beushausen U: Kindliche Dysphonien im Vorschulalter - Ein psycholinguistisches Therapieverfahren. Sprache Stimme Gehör 22 (1998) 147-152
- Gray SD, Marshall E, Smith MD, Schneider H: Voice disorders in children. Pediatric Otolaryngology 43 (1996) 1357-1384
- Keilmann A: Erkrankungen der Stimme bei Kindern und Jugendlichen L.O.G.O.S. interdisziplinär 7 (1999) 30-35
Buchtipps
 | Keilmann A: So lernt mein Kind sprechen. Mit Tonbeispielen von Thomas Brauer. Schulz-Kirchner-Verlag, 2. Auflage 2008 ISBN 987-3-8248-0378-1 |
Die Erstsprache ("Muttersprache") erlernen Kinder im Umgang mit Bezugspersonen, meist Eltern und Geschwistern; gerade die Eltern können durch richtiges Verhalten viel zur Förderung der Sprachentwicklung ihres Kindes beitragen. Während für Eltern früher "richtiges", d.h. sprachförderndes, Verhalten durch Tradition (d.h. durch die eigenen Eltern), Imitation (z.B. durch Kontakt mit anderen Eltern) und Intuition (z.B. aus Liebe zum Kind) gebahnt wurde, fühlen sich heute Eltern mit ihren Fragen zur kindlichen Sprachentwicklung allein gelassen. Der vorliegende Ratgeber zur Beantwortung solcher Fragen beitragen.
Das Buch ist logisch gegliedert. Die verschiedenen Kapitel des Buches erläutern auf leicht verständliche Weise, wie die kindliche Sprachentwicklung funktioniert, wie sie gestört werden kann, welche Symptome vorliegen können, wie man sie gezielt untersucht und wie man kindlichen Sprachstörungen vorbeugen kann. Wichtige Zusammenhänge, z.B. in Bezug auf sprachliches Vorbild, Hörvermögen, Sehvermögen, Motorik und Sprachproduktion, sowie deren Entwicklungschritte, werden leicht verständlich erklärt. Den Lesern wird verdeutlicht, warum sich Kinder wie verhalten und was es für die Sprachentwicklung positiv oder negativ bedeuten kann. Es werden Fachbegriffe erklärt, von denen Eltern eventuell bei Diagnostik und Therapie schon einmal etwas gehört haben, z.B.: Sensorische Integration, Mothering, Mutismus, inkonstante Dyslalie, inkonsequente Dyslalie, otoakustische Emissionen und Hirnstammaudiometrie. Es werden typische Mißverständnisse aufgeklärt, wie z.B. Unterschiede zwischen Stottern und Poltern oder Bedeutung eines verkürzten Zungenbändchens. Außerdem wird zu pro und contra "Babysprache", Zweisprachigkeit, Dialekt, Schnuller, Linkshändigkeit, Fernsehen, Hörcassetten und Computer mit nachvollziehbaren Argumenten und Fallbeispielen Stellung bezogen. Einen breiten Raum nehmen Ratschläge zu häuslichen und professionellen Fördermaßnahmen sowie Spiele zur Förderung der Hörwahrnehmung, der Sprache, der Motorik und des Gedächtnisses ein, die von Eltern leicht umgesetzt werden können.
Das Buch greift ein relevantes Problem auf, ist wissenschaftlich fundiert, gut strukturiert und leicht verständlich geschrieben. Das verwundert nicht, denn die Autorin blickt als Hochullehrerin (Privatdozentin für Phoniatrie und Pädaudiologie an der Gutenberg-Universität in Mainz) auf eine jahrzehntelange klinische und wissenschaftliche Erfahrung auf dem Gebiet der kindlichen Sprachentwicklung zurück.
Das Buch ist damit für alle Eltern zur Prophylaxe kindlicher Sprachstörungen und zur Förderung sprachgestörter Kinder empfehlenswert. Vieles, was beim Arzt oder Logopäden zur Sprache kam, können Eltern noch einmal in Ruhe nachlesen und vertiefen. Auch für Erzieher/innen ist das Buch sehr empfehlenswert. Mein Rat: sofort kaufen!
Das Buch ist logisch gegliedert. Die verschiedenen Kapitel des Buches erläutern auf leicht verständliche Weise, wie die kindliche Sprachentwicklung funktioniert, wie sie gestört werden kann, welche Symptome vorliegen können, wie man sie gezielt untersucht und wie man kindlichen Sprachstörungen vorbeugen kann. Wichtige Zusammenhänge, z.B. in Bezug auf sprachliches Vorbild, Hörvermögen, Sehvermögen, Motorik und Sprachproduktion, sowie deren Entwicklungschritte, werden leicht verständlich erklärt. Den Lesern wird verdeutlicht, warum sich Kinder wie verhalten und was es für die Sprachentwicklung positiv oder negativ bedeuten kann. Es werden Fachbegriffe erklärt, von denen Eltern eventuell bei Diagnostik und Therapie schon einmal etwas gehört haben, z.B.: Sensorische Integration, Mothering, Mutismus, inkonstante Dyslalie, inkonsequente Dyslalie, otoakustische Emissionen und Hirnstammaudiometrie. Es werden typische Mißverständnisse aufgeklärt, wie z.B. Unterschiede zwischen Stottern und Poltern oder Bedeutung eines verkürzten Zungenbändchens. Außerdem wird zu pro und contra "Babysprache", Zweisprachigkeit, Dialekt, Schnuller, Linkshändigkeit, Fernsehen, Hörcassetten und Computer mit nachvollziehbaren Argumenten und Fallbeispielen Stellung bezogen. Einen breiten Raum nehmen Ratschläge zu häuslichen und professionellen Fördermaßnahmen sowie Spiele zur Förderung der Hörwahrnehmung, der Sprache, der Motorik und des Gedächtnisses ein, die von Eltern leicht umgesetzt werden können.
Das Buch greift ein relevantes Problem auf, ist wissenschaftlich fundiert, gut strukturiert und leicht verständlich geschrieben. Das verwundert nicht, denn die Autorin blickt als Hochullehrerin (Privatdozentin für Phoniatrie und Pädaudiologie an der Gutenberg-Universität in Mainz) auf eine jahrzehntelange klinische und wissenschaftliche Erfahrung auf dem Gebiet der kindlichen Sprachentwicklung zurück.
Das Buch ist damit für alle Eltern zur Prophylaxe kindlicher Sprachstörungen und zur Förderung sprachgestörter Kinder empfehlenswert. Vieles, was beim Arzt oder Logopäden zur Sprache kam, können Eltern noch einmal in Ruhe nachlesen und vertiefen. Auch für Erzieher/innen ist das Buch sehr empfehlenswert. Mein Rat: sofort kaufen!
 | Keilmann A: Hört mein Kind richtig? Schulz-Kirchner-Verlag 2007 ISBN 978- 3-8248-0522-8 |
Das aktuelle internationale Schrifttum belegt, daß Hörstörungen - entgegen bisheriger Lehrmeinung in Deutschland - die häufigste medizinische (Mit-) Ursache für Sprachentwicklungsstörungen sind. Insbesondere wurden geringgradige Hörstörungen bisher völlig unterbewertet. Außerdem ist zukünftig ein universelles Hörscreening geplant, das angeborene mittel- und hochgradige Schwerhörigkeiten sowie angeborene Taubheiten aufdecken soll. Dies alles wird auch Eltern zunehmend bekannt. Deshalb ist der elterliche Informationsbedarf zum kindlichen Hören in den letzten Jahren immer größer geworden.
Die Autorin ist Privatdozentin für Phoniatrie und Pädaudiologie und Ltd. Oberärztin an der Gutenberg-Universität in Mainz und verfügt über eine annerkannt große klinische und wissenschaftliche Erfahrung auf dem Gebiet kindlicher Hör-, Stimm- und Sprachstörungen. Um es vorweg zu nehmen: alle Fragen zum kindlichen Hören beantwortet sie im vorliegenden Buch leicht verständlich geschrieben und wissenschaftlich auf dem neuesten Stand. Das Buch nimmt Eltern außerdem die Angst vor dem Gang zum Arzt und beugt Mißverständnissen vor.
Das Buch ist gewissermaßen als logische Ergänzung zum 1998 erschienenen Werk "So lernt mein Kind sprechen" derselben Autorin zu verstehen. Im neu erschienenen Buch "Kann mein Kind richtig hören?" erklärt sie leicht verständlich, wie das Hörorgan funktioniert, wie sich bei Kindern das Hören entwickelt und verfeinert, wie man das Hörvermögen untersuchen kann und wie man Hörstörungen behandelt. Wichtige aktuelle Themen wie z.B. universelles Hörscreening, Förderung der auditiven Verarbeitung und Wahrnehmung, Cochlear Implant und Deutsches Zentralregister für kindliche Hörstörungen hat sie durch gesonderte Kapitel erschöpfend berücksichtigt. Sie hat das Buch logisch gegliedert, aufwendig gestaltet und reich illustriert. So ist ein kompetent geschriebenes Buch entstanden, das auf Anhieb begeistert und seinesgleichen auf dem populärwissenschaftlichen Büchermarkt sucht! Es ist allen Eltern, Erziehern und Lehrern sehr zu empfehlen
Die Autorin ist Privatdozentin für Phoniatrie und Pädaudiologie und Ltd. Oberärztin an der Gutenberg-Universität in Mainz und verfügt über eine annerkannt große klinische und wissenschaftliche Erfahrung auf dem Gebiet kindlicher Hör-, Stimm- und Sprachstörungen. Um es vorweg zu nehmen: alle Fragen zum kindlichen Hören beantwortet sie im vorliegenden Buch leicht verständlich geschrieben und wissenschaftlich auf dem neuesten Stand. Das Buch nimmt Eltern außerdem die Angst vor dem Gang zum Arzt und beugt Mißverständnissen vor.
Das Buch ist gewissermaßen als logische Ergänzung zum 1998 erschienenen Werk "So lernt mein Kind sprechen" derselben Autorin zu verstehen. Im neu erschienenen Buch "Kann mein Kind richtig hören?" erklärt sie leicht verständlich, wie das Hörorgan funktioniert, wie sich bei Kindern das Hören entwickelt und verfeinert, wie man das Hörvermögen untersuchen kann und wie man Hörstörungen behandelt. Wichtige aktuelle Themen wie z.B. universelles Hörscreening, Förderung der auditiven Verarbeitung und Wahrnehmung, Cochlear Implant und Deutsches Zentralregister für kindliche Hörstörungen hat sie durch gesonderte Kapitel erschöpfend berücksichtigt. Sie hat das Buch logisch gegliedert, aufwendig gestaltet und reich illustriert. So ist ein kompetent geschriebenes Buch entstanden, das auf Anhieb begeistert und seinesgleichen auf dem populärwissenschaftlichen Büchermarkt sucht! Es ist allen Eltern, Erziehern und Lehrern sehr zu empfehlen